S3-Leitlinie: Die atraumatische Femurkopfnekrose des Erwachsenen
 S3-Leitlinie: Die atraumatische Femurkopfnekrose des Erwachsenen
S3-Leitlinie: Die atraumatische Femurkopfnekrose des Erwachsenen
Die atraumatische Femurkopfnekrose (aFKN) des Erwachsenen ist eine multifaktorielle Erkrankung, welche mit einer Durchblutungsstörung des Femurkopfes einhergeht und im zeitlichen Verlauf zu einem Einbruch der Gelenkfläche und zur Zerstörung des Gelenkes führen kann [1, 2, 3]. Sie betrifft überwiegend männliche Erwachsene im mittleren Alter und tritt häufig beidseitig auf [1, 2].
Die Erkrankung stellt weiterhin eine große Herausforderung in der Orthopädie dar, zumal die genaue Pathogenese der aFKN weiterhin ungeklärt ist. Es sind verschiedene Risikofaktoren benannt, bei denen das Auftreten einer aFKN gehäuft beobachtet werden kann. Die frühzeitige Diagnose der Erkrankung ist essenziell für den Erfolg einer konservativen als auch für die gelenkerhaltende operative Therapie. Die aFKN wird anhand der ARCO-Klassifikation (Association Research Circulation Osseous) eingeteilt, aus der sich therapeutische Möglichkeiten und Prognosen ableiten lassen. Die Prognose ist im Wesentlichen abhängig vom Stadium der Erkrankung und von der Lokalisation und Größe der Nekrose [1, 2, 3].
Die S3-Leitlinie zu dieser Erkrankung wurde federführend unter dem Patronat der Deutschen Gesellschaft für Orthopädie und Orthopädischen Chirurgie (DGOOC) in Zusammenarbeit mit der Deutschen Gesellschaft für Unfallchirurgie (DGU), der Deutschen Röntgengesellschaft (DRG), des Dachverbandes Osteologie (DVO) und der Deutschen Gesellschaft für Physikalische Medizin und Rehabilitation (DGPMR) erstellt und fasst die relevante Literatur zu diesem Thema bis einschließlich 2013 zusammen. Die systematische Literaturrecherche erfolgte in den Datenbanken Medline und der Cochrane Library. Aus ursprünglich 3.715 Artikeln wurden insgesamt 180 Publikationen für die Erstellung der Leitlinie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF) ausgewählt. Insgesamt sind 38 evidenzbasierte Kernaussagen in der Leitlinie enthalten. Die vollständige Version der AWMF-Leitlinie ist unter www.awmf.org/leitlinien/detail/ll/033-050.html einsehbar [4, 122, 123, 124].
In der Leitlinie werden zu allen evidenzbasierten Aussagen und Empfehlungen das Evidenzlevel (Evidenzgrad) der zugrunde liegenden Studien sowie bei Empfehlungen zusätzlich die Stärke der Empfehlung (Empfehlungsgrad) ausgewiesen.
Die Vergabe der Evidenzgrade erfolgte auf Grundlage der Bewertung der Studienqualität nach dem Schema des Scottish Intercollegiate Guidelines Network (SIGN). Hinsichtlich der Stärke der Empfehlung werden in der Leitlinie drei Empfehlungsgrade unterschieden die sich auch in der Formulierung der Empfehlungen jeweils widerspiegeln. In der Regel bestimmt der Evidenzgrad den Empfehlungsgrad. Bei der Formulierung der Empfehlungen kann so zwischen drei Modalitäten unterschieden werden (starke Empfehlung (A): „soll“, Empfehlung (B): „sollte“, Empfehlung offen (0): „kann“).
Ätiologie der aFKN
Die aFKN ist eine Erkrankung die vorwiegend bei männlichen Erwachsenen im mittleren Lebensalter mit einer jährlichen Inzidenz von 5.000 bis 7.000 Fällen allein in Deutschland auftritt. Es wird ein gehäuftes Auftreten von idiopathischen Fällen beobachtet. Die Anwendung einer Chemotherapie, Kortisontherapie oder Nierentransplantation sowie Alkoholabusus in der Vorgeschichte der Patienten stellen die wesentlichen Risikofaktoren für das Auftreten einer aFKN dar [1-4]. Gerinnungsstörungen, Nikotingenuss, Hämoglobinopathien, Fettstoffwechselstörungen und der Morbus Gaucher sind weitere Risikofaktoren [1]. Der natürliche Verlauf der aFKN ist progredient und führt unbehandelt in der Regel innerhalb von zwei Jahren zu einer subchondralen Fraktur [5-11]. Wurde die Diagnose einer aFKN gestellt, ist das Risiko für einen Befall der Gegenseite in den folgenden zwei Jahren hoch, im weiteren zeitlichen Verlauf dann eher unwahrscheinlich [11-14].
Diagnostik der aFKN
Eine frühe Diagnose der aFKN ermöglicht einen frühzeitigen Therapiebeginn und damit verbunden eine bessere Prognose. Die radiologische Abklärung bei Verdacht auf aFKN ist dabei entscheidend. Auch wenn mit einer größeren Verfügbarkeit der Magnetresonanztomografie (MRT) diese immer häufiger zur Anwendung kommt, sollte die initiale Abklärung von schmerzhaften Hüftgelenken über einen Zeitraum von länger als sechs Wochen oder bei bekannten Risikofaktoren eine Röntgendiagnostik beider Hüftgelenke (Beckenübersicht und Lauensteinaufnahme) umfassen. Im Röntgenbild können fortgeschrittene Stadien der aFKN sicher erkannt und relevante Differenzialdiagnosen, zum Beispiel Koxarthrose, Hüftgelenksdysplasien, Femoroacetabuläres Impingement, Arthritiden und Tumoren, ausgeschlossen werden. Die Frühstadien der aFKN können im Röntgenbild nicht oder nicht sicher erfasst werden. Bei unauffälligem Röntgenbild und anhaltenden Beschwerden soll eine MRT beider Hüftgelenke erfolgen. In der MRT können die Frühstadien der aFKN mit höchster Sensitivität erfasst und eine Größenausdehnung und Lokalisation der aFKN detektiert werden. Weiterhin kann in vielen Fällen die Frage nach einem Einbruch der Gelenkfläche beantwortet werden. In den Fällen, in denen eine eindeutige Abgrenzung einer subchondralen Fraktur im MRT nicht möglich ist, sollte eine Computertomografie erfolgen. Mit zunehmend hoher Auflösung der MRT-Bilder lassen sich häufig subchondrale Frakturen bereits im MRT erkennen. Die Skelettszintigrafie hat für die Diagnose der aFKN heute keinen Stellenwert mehr.
Die Abgrenzung zur transienten Osteoporose (im MRT entsprechend „transientes Knochenmarködem“ genannt) der Hüfte stellt eine wichtige Differenzialdiagnose dar. Das transiente Knochenmarködem ist im MRT durch eine nach kaudal unscharf begrenzte, homogene epi- und metaphysäre Signalalteration (Abbildung 1 a) und vor allem eine homogene Kontrastmittelanreicherung gekennzeichnet. Das Knochenmarködem als Begleitphänomen der aFKN ist neben und distal der epiphysär, subchondral gelegenen Nekrosezone aufgrund einer unterschiedlichen Signalintensität in aller Regel gut abgrenzbar. Zu beachten ist, dass bei der aFKN das begleitende Ödem praktisch nur in späten Stadien der Erkrankung, also Stadium III und IV nach ARCO, auftritt [15]. Knochenmarködeme im MRT können auch bei Insuffizienz- und Stressfrakturen und bei der fortgeschrittenen Hüftgelenksarthrose beobachtet werden [16-28].
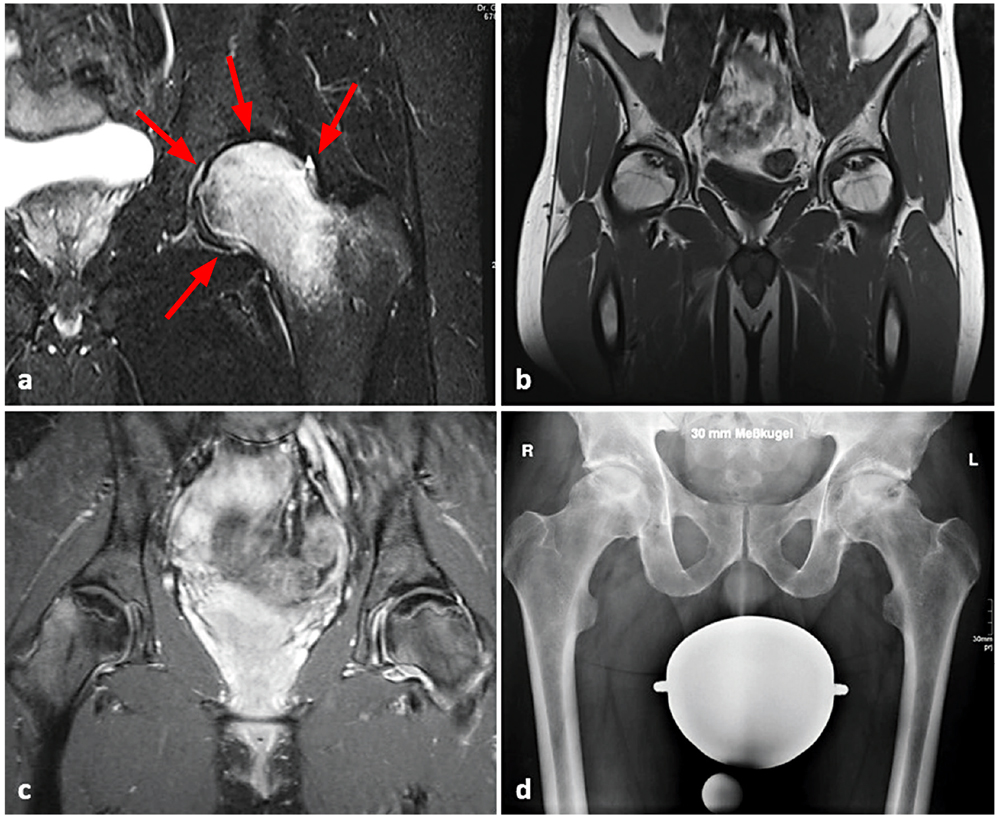
a) linkes Hüftgelenk MRT (wassersensitive, fettgesättigte Sequenz) mit einem flächigen Knochenmarködem. Klassischer Befund eines transienten Knochenmarködems. Keine Osteonekrose. (b) MRT beider Hüftgelenke (T1-Kontrast) mit beidseitiger aFKN und intakter Gelenkfläche (ARCO-Stadium II, da das Röntgenbild beidseitig leichte Strukturunregelmäßigkeiten aufwies), (c) MRT beider Hüftgelenke (nach Kontrastmittelgabe) mit Doppellinienzeichen. Rechts Stadium ARCO II, links ist der Verdacht auf ein Stadium ARCO III zu äußern, da die intrartikuläre Kontrastmittel-Aufnahme eine Synovitis belegt. Weitere Abklärung mittels CT zur Abklärung einer kleinen Gelenkflächenstufe ist zu empfehlen. (d) Beckenübersicht mit beidseitiger aFKN, es sind sekundärarthrotische Veränderungen sichtbar (ARCO-Stadium IV).
Stadieneinteilung der aFKN
Für die Stadieneinteilung der aFKN hat sich im deutschsprachigen Raum die ARCO-Klassifikation durchgesetzt und wird auch von der S3-Leitlinie empfohlen. Anhand dieser Klassifikation können Rückschlüsse für die Therapie und die Prognose abgeleitet werden. Es werden insgesamt fünf Stadien (Stadium 0-IV) unterschieden. Im Stadium 0 sind alle bildgebenden Verfahren unauffällig (Tabelle 1). Die originale ARCO-Klassifikation aus dem Jahr 1993 beruht im Wesentlichen noch auf dem Röntgenbild. Unter Berücksichtigung der technischen Entwicklung der MRT und CT hat sich in den vergangenen zwei Jahrzehnten eine veränderte Handhabung der ARCO-Klassifikation durchgesetzt. Die Einteilung der Stadien selbst wird belassen. Für die Stadieneinteilung relevante Röntgenkriterien, wie Einbruch der Gelenkfläche, subchondrale Fraktur („crescent sign“) und Höhe der Kopfabflachung, werden inzwischen mittels MRT erfasst (Tabelle 1). Die Angaben zur Lokalisation der Nekrose und deren Größe sowie zur Beurteilung der beteiligten Femurzirkumferenz erfolgen ebenfalls mittels MRT. Moderne CT-Technologie mit Rekonstruktion von 1-2 mm Schichten beantwortet im Einzelfall eventuell bestehende Unklarheiten hinsichtlich des Einbruchs der Gelenkfläche (Differenzierung von ARCO II gegenüber III, siehe Tabelle 1).
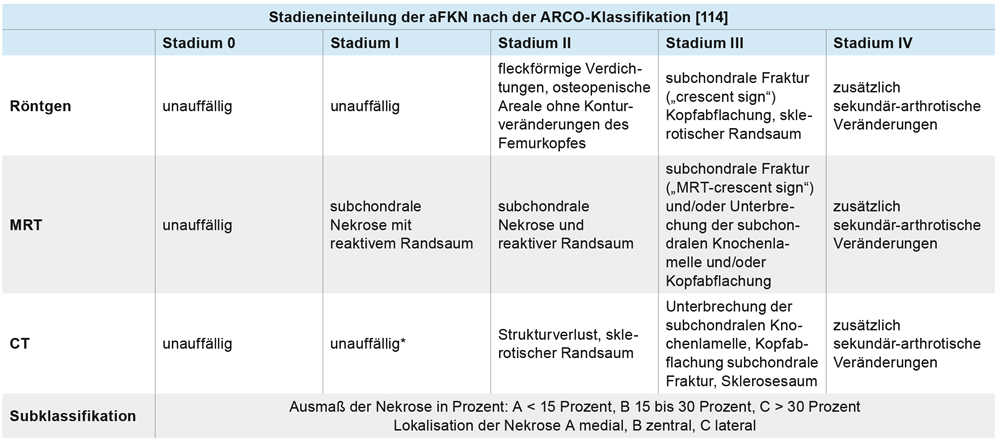
Stadieneinteilung der aFKN nach der ARCO-Klassifikation [114]. Die S3-Leitlinie empfiehlt die ARCO-Stadien II und III mittels Schnittbildverfahren (primär MRT, eventuell ergänzt durch die CT) zu bestimmen. Beispiele in Abbildung 1 b-c). * Die ARCO-Stadien I und II im CT wurden analog den Röntgenkriterien und auf der Basis von empirischer Beobachtung eingesetzt. Wissenschaftliche Studien zu den computertomografischen Befunden des Stadiums I und II liegen nicht vor.
Die Differenzierung zwischen ARCO-Stadium I und II beruht weiter auf dem Röntgenbild. Es gibt keine spezifischen Befunde in der MRT oder CT, die einem Stadium I oder II zuzuordnen wären. Dies bleibt Aufgabe der Zukunft. Potenzielle Unterscheidungskriterien wären Lage und Größe der Nekrosezone oder auch der Nachweis einer Sklerosezone um die Nekrose. Es muss ausdrücklich betont werden, dass der Nachweis eines Ödems kein „Frühzeichen“ oder ARCO I-Stadium einer Osteonekrose darstellt. Diese Auffassung aus den 1980er- und 1990er-Jahren [115-118] ist inzwischen durch histologische Untersuchungen widerlegt [119-121].
Basierend auf dem aktuellen Stand der bildgebenden Verfahren besteht für die Diagnostik der aFKN ein Algorithmus, der für die klinische Routine als Orientierungshilfe dienen kann (Abbildung 2) [40].
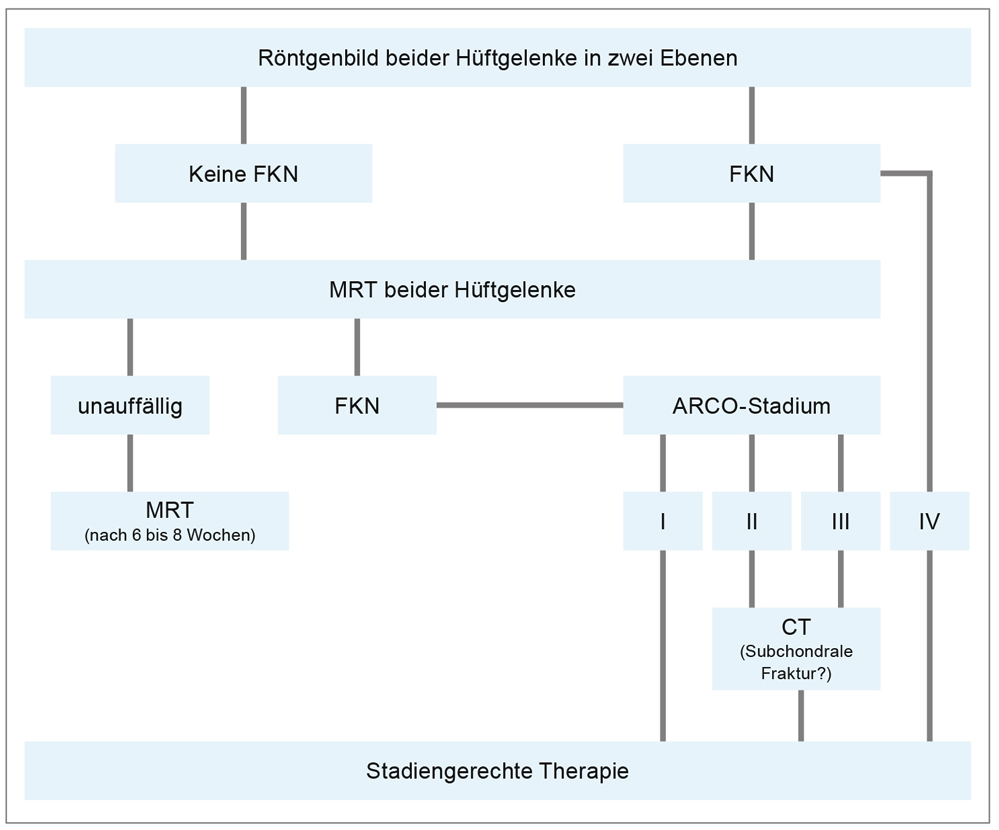
Diagnostischer Algorithmus (Femurkopfnekrose) [2, 40].
Therapie der aFKN
Ohne Therapie führen in der Regel auch frühe Stadien innerhalb von zwei bis drei Jahren zu einer subchondralen Fraktur des Femurkopfes. Bei den meisten Patienten mit beidseitigem Befall schreitet die Erkrankung unbehandelt innerhalb von zwei Jahren bis zur Zerstörung des Gelenkes fort. Auch bei unveränderter zugrunde liegender Erkrankung oder Beeinflussung durch eine Noxe kommt es zu einer Progredienz mit Gelenkzerstörung [6, 7, 8, 10, 11]. Das Ausmaß der Nekrosezone ist ein bedeutender prediktiver Faktor in Bezug auf einen Kollaps des Gelenkes. Kleine und medial gelegene Läsionen (< 30 Prozent des Volumens des Femurkopfes) haben eine gute Prognose. Läsionen, welche weniger als 30 Prozent der medialen Belastungszone betreffen führen seltener zum Kollaps, als Läsionen, welche mehr als 60 Prozent betreffen. Schmerzen bei der Diagnose, fortbestehende Risikofaktoren und ein Alter < 40 Jahre sind sekundäre Kriterien für ein Fortschreiten der Erkrankung [11, 12, 13].
Eine rein konservative Therapie der aFKN ist nicht zu empfehlen, da sie keine anhaltende Linderung der Beschwerden bewirkt und eine Progression der Erkrankung nicht aufhalten kann. In den frühen Stadien der aFKN (ARCO I-II) kann eine Verabreichung von Vasodilatatoren (zum Beispiel Iloprost) zur Reduktion des Schmerzes und des Knochenmarködems erwogen werden. Dabei handelt es sich um eine Behandlung außerhalb der Zulassung („off label use“). Im Stadium III ist diese Therapie nicht geeignet. Für den Einsatz von Bisphosphonaten (zum Beispiel Alendronat) konnte eine schmerzreduzierende Wirkung sowie eine Verzögerung der Zeit bis zum Auftreten eines Gelenkeinbruchs nachgewiesen werden. Die Verabreichung erfolgt ebenfalls außerhalb der Zulassung. Ein „off-label-use“ ist dementsprechend nur bei schwerwiegenden Erkrankungen zulässig, wenn es keine Behandlungsalternative gibt. Nach dem Stand der wissenschaftlichen Erkenntnisse muss die begründete Aussicht bestehen, dass die Behandlung zu einem Erfolg führt. Darüber hinaus besteht eine besondere Aufklärungsverpflichtung. Die Patientinnen/Patienten sind auf den Umstand des „off label use“ aufzuklären. Es liegt nur eine unzureichende Evidenz für den Einsatz von Antikoagulanzien vor, die deshalb nicht empfohlen werden kann. Ebenso reduzieren Statine nicht das Risiko für das Auftreten einer aFKN. Für den Einsatz der hyperbaren Sauerstofftherapie konnte keine Evidenz für eine Verzögerung des Hüftkopfkollapses gefunden werden. Ebenso wird die Therapie mit extrakorporaler Stoßwelle und Ultraschall nicht empfohlen. Pulsierende elektromagnetische Felder und elektrische Stimulation können Symptome in der Frühphase lindern. Es existieren jedoch keine Hinweise, dass ein Kollaps der Gelenkfläche davon aufgehalten werden kann, weshalb diese Methoden nicht empfohlen werden [5, 41-70, 125].
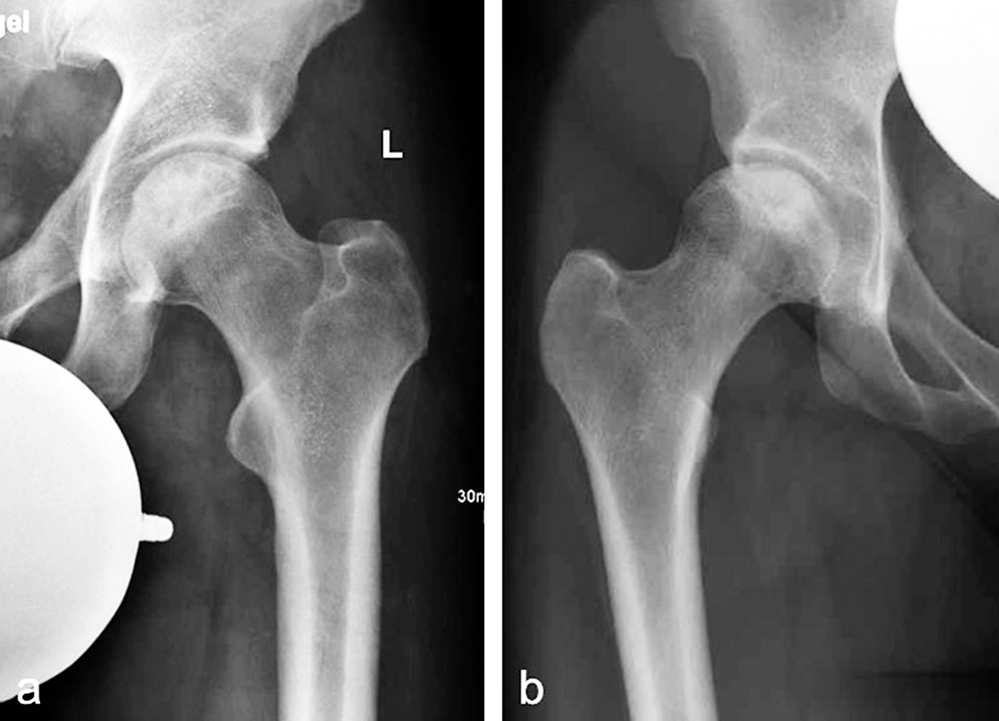
(a) Vergrößerung aus der Beckenübersicht eines 42-jährigen männlichen Patienten. Die Femurkopfkontur ist gut abgrenzbar. Es bestehen Verdichtungen und osteopenische Areale (ARCO-Stadium II), (b) Vergrößerung aus der Beckenübersicht einer 23-jährigen weiblichen Patientin. Es besteht eine Kopfabflachung als Hinweis für eine subchondrale Fraktur (ARCO-Stadium III).
Gelenkerhaltende Therapie
Bis zum ARCO-Stadium III ist eine gelenkerhaltende Therapie möglich, wobei kein spezifisches Operationsverfahren empfohlen werden kann. Insbesondere in den ARCO-Stadien I-II ist eine retrograde Anbohrung des Hüftkopfes („core decompression“) sinnvoll. Sie führt zu einer spontanen Schmerzreduktion und kann zu einer Ausheilung der aFKN führen. Im Stadium III führt eine core decompression zu einer kurzfristigen Schmerzreduktion. In Abhängigkeit von der Ausdehnung der Nekrose ist ein Voranschreiten der Erkrankung möglich, wenn es bereits zum Einbruch der Gelenkfläche gekommen ist. Die Anbohrung des Hüftkopfes in Kombination mit einem gefäßgestielten Knochentransplantat zeigt eine große Variabilität der Ergebnisse bei kleinen und großen Läsionen. Die gefäßgestielte Knochentransplantation ist eine hochanspruchsvolle Operation und sollte daher nicht als Routineverfahren eingesetzt werden. In spezialisierten Zentren kann dieses Verfahren bei jüngeren Patienten in frühen Stadien eingesetzt werden [5, 8, 9, 13, 41, 45, 52, 62, 65, 68-105, 125].
Gelenkersetzende Therapie mit Totalendoprothesen
Im fortgeschrittenen Stadium der aFKN (Stadium ARCO III mit großer Nekrosezone und Stadium ARCO IV) ist eine gelenkerhaltende Therapie nicht sinnvoll und der Gelenkersatz wird empfohlen. In früheren Arbeiten wurden erhöhte Revisionsraten nach endoprothetischer Versorgung bei aFKN berichtet, seit 1990 haben sich die Revisionsraten deutlich reduziert und den globalen Ergebnissen nach endoprothetischem Gelenkersatz angeglichen. Da die aFKN häufig junge Erwachsene betrifft, ist aufgrund des jungen Alters generell eine höhere Revisionsrate im zeitlichen Verlauf zu erwarten. Insgesamt kann nach endoprothetischer Versorgung bei aFKN ein gutes Ergebnis erzielt werden. Die Standzeit einer Prothese ist auch abhängig von den Risikofaktoren. So werden erhöhte Revisionsraten bei Patienten mit Sichelzellanämie, Morbus Gaucher oder nach Nierentransplantation beschrieben [78, 106-113, 125].
Zusammensetzung der Leitliniengruppe:
DGOOC (federführende Fachgesellschaft): Privatdozent Dr. Johannes Beckmann, Professor Dr. Marcus Jäger, Professor Dr. Uwe Maus, Professor Dr. Ulrich Nöth, Professor Dr. Klaus M. Peters, Professor Dr. Christof Rader, Dr. Stephan Reppenhagen, Professor Dr. Andreas Roth, Professor Dr. Markus Tingart
DGU: Professor Dr. Christian Heiß
DRG: Professor Dr. Klaus Bohndorf, Professor Dr. Werner Kenn
DGPMR: Professor Dr. Ulrich Smolenski, Dr. Alexander Fischer
Das Literaturverzeichnis kann im Internet unter www.bayerisches-aerzteblatt.de (Aktuelles Heft) abgerufen werden.
Die Autoren erklären, dass sie keine finanziellen oder persönlichen Beziehungen zu Dritten haben, deren Interessen vom Manuskript positiv oder negativ betroffen sein könnten.

Privatdozent Dr. Johannes Beckmann
Teilen:
Das könnte Sie auch interessieren: