Masern-Infektion, Folgeerkrankungen und Masern-Impfung. Bayern zählt zu den Bundesländern mit den niedrigsten Masern-Impfquoten und der höchsten Masern-Inzidenz.
 Masernimpfung
Masernimpfung
Die Masern sind eine Infektionserkrankung, die – ähnlich wie die Pocken – ausgerottet werden könnte, weil gegen Masern eine wirksame Impfung zur Verfügung steht und das Masernvirus kein tierisches Reservoir hat. Einige Länder und Regionen haben die Zielvorgaben der Weltgesundheitsorganisation (WHO) für die Dokumentation der Masernfreiheit bereits erreicht [1]. Zu diesen Zielvorgaben zählt unter anderem eine dauerhafte Masern-Inzidenz von jährlich < 1 Fall/1 Million Einwohner. Von diesem Ziel ist Deutschland weit entfernt, wie durch die Berichte der letzten Monate über den Masernausbruch in Berlin mit inzwischen mehr als 1.000 Fällen erneut deutlich geworden ist [2]. Das Nicht-Erreichen der Masern-Elimination ist vor allem darauf zurück zu führen, dass es bisher nicht gelungen ist, eine Immunität gegen Masern von mindestens 95 Prozent in allen Altersgruppen zu erreichen [3].
Im Zusammenhang mit dem aktuellen Masern-Ausbruch in Berlin kam es zu einer breiten öffentlichen Diskussion über die Frage, wie die Masern-Impfraten erhöht werden können und welche Maßnahmen dazu gerechtfertigt sind. Die Komplikationsrisiken von Masern-Erkrankung und Masern-Impfung sind ein wesentlicher Faktor dieser Überlegungen. Im Folgenden wird auf aktuelle epidemiologische Daten zu Masern-Erkrankungen in Deutschland sowie auf mögliche schwere Komplikationen nach Masern-Infektion und Masern-Impfung eingegangen.
Masern-Fallzahlen und Masern-Inzidenz in Deutschland
Seit Inkrafttreten des Infektionsschutzgesetzes (IfSG) im Jahr 2001 besteht bundesweit eine Meldepflicht für Masern. Die Anzahl der gemeldeten Fälle nahm zunächst von 6.039 im Jahr 2001 auf 123 im Jahr 2004 ab (Abbildung 1). Seitdem schwankt die jährliche Masernfallzahl zwischen 400 und 2.000, bis auf zwei Ausnahmen in den Jahren 2006 (2.308 Fälle) und 2012 (165 Fälle). Die gemeldeten Fallzahlen in Bayern in den vergangenen zehn Jahren lagen zwischen 45 (2009) und 783 (2013). Seit IfSG-Meldedaten verfügbar sind, wurde das Ziel einer Masern-Inzidenz von < 1 Fall/1 Million Einwohner/Jahr bisher weder in Gesamtdeutschland noch in Bayern erreicht. Bayern war in den Jahren von 2010 bis 2014 regelmäßig unter den vier Bundesländern mit den höchsten Masern-Inzidenzen zu finden und hatte mit 62 Fällen/1 Million Einwohner im Jahr 2013 die zweithöchste Inzidenz aller Bundesländer in diesem Fünf-Jahres-Zeitraum [4].
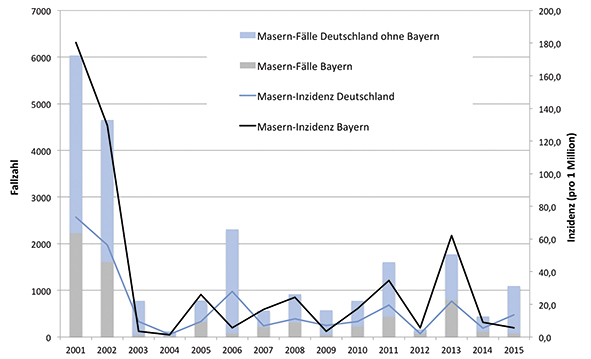
Abbildung 1: Masern-Fallzahlen und -Inzidenzen von 2001 bis 2015 (Stand 4. April 2015) in Deutschland und Bayern auf der Basis der IfSG-Meldedaten.
Quelle: Robert Koch-Institut: SurvStat(at)RKI 2.0, https://survstat.rki.de
Altersverteilung der Masern-Erkrankungen
Bei der Altersverteilung der Masern-Erkrankten ist seit Erfassung der IfSG-Meldedaten der Anteil der über 20-Jährigen von zunächst unter 15 Prozent auf mittlerweile nahezu 40 Prozent gestiegen (2012: 39,4 Prozent; 2013: 38 Prozent; 2014: 39,6 Prozent). Gleichzeitig sank der Anteil der Kindergarten- und Grundschulkinder. Der Anteil der Kinder im zweiten Lebensjahr unter allen gemeldeten Masern-Fällen schwankt seit 2001 zwischen fünf Prozent und elf Prozent (Ausnahme 2004: 17,9 Prozent von 123 Fällen), ohne dass eine abfallende oder ansteigende Tendenz erkennbar wäre. Ähnliches gilt für den Anteil der Kinder im ersten Lebensjahr, der seit 2005 zwischen drei Prozent und neun Prozent liegt. Die höchste altersspezifische Inzidenz wiesen in fast allen Jahren seit 2001 die Kinder im zweiten Lebensjahr auf, meistens gefolgt von der Altersgruppe der Kinder im ersten Lebensjahr [4] (Abbildung 2).
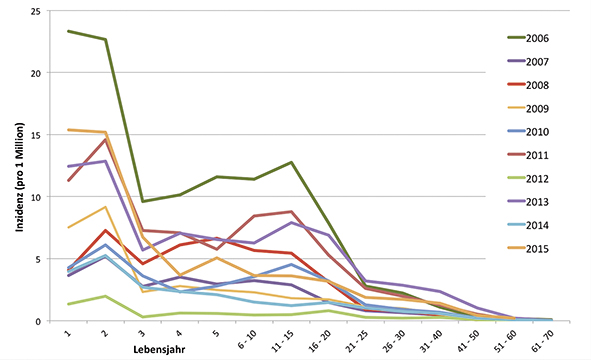
Abbildung 2: Altersgruppen-spezifische Masern-Inzidenzen von 2006 bis 2015 (Stand 4. April 2015) in Deutschland auf der Basis der IfSG-Meldedaten.
Quelle: Robert Koch-Institut: SurvStat(at)RKI 2.0, https://survstat.rki.de
Masern-Durchimpfungsraten
Informationen über Impfquoten liefern die Schuleingangsuntersuchungen. Bei der letzten Erhebung im Jahr 2011 betrugen die Impfquoten für die erste und zweite Masernimpfung für Gesamtdeutschland 96,6 bzw. 92,1 Prozent. Die Impfquoten in Bayern lagen mit 95,0 bzw. 89,8 Prozent niedriger als im Bundesdurchschnitt [5]. Im Vergleich zu den Schuleingangsuntersuchungen von 2001 und 2006 zeigten sich deutliche Anstiege der Impfquoten insbesondere für die zweite Masernimpfung. Eine Untersuchung der Impfquoten auf der Basis der bundesweiten vertragsärztlichen Abrechnungsdaten in den Jahren 2008 bis 2010 zeigte jedoch, dass deutschlandweit nur 85,8 Prozent der Kinder bis zum Alter von zwei Jahren die erste Masernimpfung erhalten hatten und nur 59,8 Prozent zwei Masernimpfungen. Für Bayern betrugen die entsprechenden Impfquoten für Kinder bis zum Alter von zwei Jahren 82,3 Prozent bzw. 56,4 Prozent, wobei auf Kreisebene große regionale Unterschiede erkennbar waren [6].
Schwere Komplikationen nach Masern
Die Letalität von Masern in entwickelten Ländern beträgt etwa eins pro 1.000 bis 2.000 Masern-Erkrankungen. Dies entspricht aktuellen Daten der Todesursachenstatistik für Deutschland, die 15 Todesfälle aufgrund von Masern-Erkrankungen im Zeitraum von 2001 bis 2012 berichtet [7]. Dabei ist zu berücksichtigen, dass in der Todesursachenstatistik auch Todesfälle durch die Subakute sklerosierende Panenzephalitis (SSPE) erfasst werden.
Zu den schweren akuten Komplikationen einer Masernvirus-Infektion zählen die Masern-Pneumonie, die insbesondere bei vorbestehender Immundefizienz als sogenannte Riesenzell-Pneumonie lebensbedrohlich ist, die primäre Masern-Enzephalitis (PME) sowie die akute postinfektiöse Masern-Enzephalitis (APME). PME und APME treten während der Exanthemphase bzw. in den ersten zwei bis vier Wochen nach akuter Masern-Erkrankung mit einer Häufigkeit von ca. einem von 1.000 Masern-Fällen auf. Die Letalität der PME beträgt ca. zehn Prozent. Bei 20 bis 30 Prozent der Betroffenen kommt es zu bleibenden Schäden. Der Verlauf der APME ist etwas günstiger [8].
Zwei weitere Masernvirus-assoziierte Enzephalitis-Formen sind die Masern-Einschlusskörper-Enzephalitis (MIBE) und die SSPE. Beides sind Spätkomplikationen der Masernvirus-Infektion. Die MIBE tritt nur bei schwerer Immundefizienz auf, durch welche vor allem der zelluläre Arm des Immunsystems betroffen ist (zum Beispiel durch Chemotherapie oder Bestrahlung bei Tumorerkrankungen, Stammzell-Transplantation, HIV-Infektion, angeborene Immundefekte). Der zeitliche Abstand des Auftretens einer MIBE nach akuter Masern-Erkrankung beträgt in der Regel wenige Monate. Die MIBE verläuft fast immer tödlich oder mit bleibenden Schäden [9]. Zur MIBE-Inzidenz gibt es keine Daten. Sie hängt naturgemäß von der Anzahl der Masern-Infektionen bei Menschen mit Immundefizienz ab. Allein im Masern-Ausbruch in Nordrhein-Westfalen von 2006 mit ca. 1.700 gemeldeten Masern-Fällen wurden zwei Todesfälle durch MIBE berichtet [10].
Die SSPE ist eine Spätkomplikation der Masernvirus-Infektion, die durch fortschreitende Ausbreitung von mutierten Masern-Wildtypviren im Gehirn verursacht wird und in der Regel mehrere Jahre nach einer Masern-Erkrankung auftritt. Sie führt wenige Monate bis wenige Jahre nach Symptombeginn zu einem komatösen Zustand und ist nahezu immer tödlich [9]. Das Risiko für das Auftreten einer SSPE ist umso größer, je früher die Masernvirus-Infektion erfolgt. In einer Studie über SSPE-Fälle aus Deutschland ergab sich ein geschätztes SSPE-Risiko von 1:3.300 nach Masernvirus-Infektionen in den ersten fünf Lebensjahren [11]. Dabei ist jedoch davon auszugehen, dass das SSPE-Risiko im ersten Lebensjahr erheblich größer und im fünften Lebensjahr erheblich kleiner als das berechnete Durchschnittsrisiko von 1:3.300 für die Altersgruppe unter fünf Jahren ist.
Schwere Komplikationen nach Masernimpfung
Die Masernimpfung erfolgt mit einem replikationsfähigen, aber attenuierten Impfvirus. Nach der Impfung kann es zu lokalen Reaktionen, zu Allgemeinsymptomen und in ca. zwei Prozent der Fälle zu „Impfmasern“ (Fieber und masernähnlicher Ausschlag) kommen. Diese Lokal- und Allgemeinreaktionen sind Ausdruck der normalen Immunantwort auf die nach der Impfung stattfindende Virusmehrung. Sie klingen in der Regel rasch und folgenlos ab [12, 13].
Schwere Komplikationen nach Masernimpfung sind extrem selten. Von Wakefield und Koautoren wurde fälschlicherweise ein Zusammenhang zwischen Masernimpfung und Autismus behauptet. Zwischenzeitlich stellte sich heraus, dass Daten dieser Studie manipuliert wurden, sodass die entsprechende Veröffentlichung mittlerweile zurückgezogen wurde [14]. Darüber hinaus wurde in zahlreichen Studien, die als Folge der Autismus-Debatte durchgeführt wurden, nie ein Zusammenhang zwischen Masernimpfung und Autismus gefunden [15].
Ob es durch Masern-Impfungen zu einer der APME entsprechenden postvakzinalen Enzephalitis kommen kann, ist nicht vollständig geklärt. In verschiedenen Studien wurde im Vergleich zu ungeimpften Kindern kein erhöhtes Risiko und sogar ein vermindertes Risiko gefunden [16 bis 18]. In einer Studie gab es Hinweise auf eine Häufung von akuten Enzephalopathien am achten und neunten Tag nach Impfung. Insgesamt handelte es sich dabei jedoch um ein sehr seltenes Ereignis in der Größenordnung von 1:1.000.000 [19].
Bei angeborenen Immundefekten, die zum Zeitpunkt der Masernimpfung nicht bekannt sind, kann es nach Masernimpfung zum Auftreten einer MIBE kommen. Bisher ist ein MIBE-Fall, der durch das Masern-Impfvirus verursacht wurde, in der Literatur beschrieben worden [20]. Im Gegensatz dazu wird nach heutigem Kenntnisstand die SSPE nur durch das Masern-Wildtypvirus verursacht. Durch Masernvirus-Sequenzierungen aus Gehirngewebe von SSPE-Patienten ist eine sichere Unterscheidung zwischen Masern-Wildtypvirus und Masern-Impfvirus möglich. Bei SSPE-Patienten wurde bisher niemals das Masern-Impfvirus nachgewiesen. Auch epidemiologisch besteht kein Anhalt für einen Zusammenhang zwischen Masern-Impfvirus und SSPE [21].
Fazit
Masernvirus-Infektionen verlaufen häufig mit Komplikationen, die lebensbedrohlich sein können und mit einer Letalität von eins pro 1.000 bis 2.000 Erkrankungen einhergehen. Aufgrund unzureichender Impfquoten in allen Altersgruppen der nach 1970 Geborenen kommt es in Deutschland weiterhin zu einer endemischen Masernvirus-Übertragung und auch zu großen Ausbrüchen. Dabei erkranken zunehmend auch Erwachsene. Die höchste Masern-Inzidenz ist jedoch in den ersten zwei Lebensjahren zu verzeichnen. Nicht zuletzt vor dem Hintergrund des in dieser Altersgruppe besonders hohen SSPE-Risikos sind Maßnahmen zur Reduzierung der Masern-Inzidenz dringend geboten. Dies ist vor allem durch die konsequente Umsetzung der Empfehlungen der Ständigen Impfkommission (STIKO) zur Masern-Impfung zu erreichen. Das bedeutet unter anderem bei Kindern die Durchführung von zwei Masern-Impfungen zum frühestmöglichen Zeitpunkt sowie bei Jugendlichen und Erwachsenen das Nachholen von gegebenenfalls fehlenden Impfungen. Dabei sollte auch beachtet werden, dass gegenüber immundefizienten Mitbürgern und Kindern im ersten Lebensjahr, die nicht bzw. noch nicht gegen Masern geimpft werden können, eine soziale Verantwortung besteht, einen Schutz vor Masern und Folgeerkrankungen durch Herdenimmunität herbeizuführen.
Das Literaturverzeichnis kann beim Verfasser angefordert oder im Internet unter www.bayerisches-aerzteblatt.de (Aktuelles Heft) abgerufen werden.
Autor
Dr. Benedikt Weißbrich, Universität Würzburg, Institut für Virologie und Immunbiologie, Versbacher Straße 7, 97078 Würzburg
Teilen:
Das könnte Sie auch interessieren: