Psychologisch bedingte Impfhindernisse hatten den größten Stellenwert in dieser Studie. So sahen 78 Prozent der befragten niedergelassenen Ärzte Impfgegner in Reihen der Patienten als relevantes Impfhindernis, 21 Prozent der Ärzte schätzten die Impfgegnerschaft unter den Patienten als nicht relevant ein. Nur ein Prozent der Befragten gab an, dass dieses Impfhindernis nicht gegeben sei. Aber auch die Ablehnung von Impfungen in Reihen der Ärzte wird als relevantes Problem bei der Verbesserung der Impfquoten von 49 Prozent der Teilnehmer eingestuft. 41 Prozent der Ärzte sahen Impfgegner in den eigenen Reihen nicht als relevantes Problem, aber nur sieben Prozent meinten, dass dieses Hindernis nicht vorhanden sei.
Impfengpässe
 © ag visuell - fotolia.de
© ag visuell - fotolia.de
Das „Bayerische Ärzteblatt“ startet in dieser Ausgabe eine neue Serie zum Thema Prävention. In acht Beiträgen informieren Experten über verschiedene Aspekte der Prävention aus gesundheitspolitischer Sicht. Die Beiträge erscheinen vierteljährlich innerhalb der nächsten zwei Jahre. Der erste Beitrag „Impfengpässe“ von Professor Dr. Jörg Schelling, Klinikum der Universität München, Institut für Allgemeinmedizin, behandelt unter anderem Fragen zum Versorgungsauftrag der Krankenkassen, Mangel an Impfstoffen durch Rabattverträge und Impfhindernisse in Deutschland. Weitere geplante Themen sind zum Beispiel Prävention als Schulfach, Prävention in der Arbeitswelt und Prävention von Gewalt, Amok und psychischen Störungen bei Jugendlichen.
Die Redaktion
Einleitung
Die Impfprophylaxe ist eine der größten Errungenschaften der modernen Medizin. Da impfpräventable Erkrankungen wie Masern oder Pertussis in Deutschland aber immer wieder epidemisch auftreten und die Eliminierung von Poliomyelitis, Masern und anderen Infektionskrankheiten wie Diphtherie oder Hepatitis B bisher nicht gelungen ist, wird wiederholt über unzureichende Durchimpfungsraten in Deutschland und mögliche Gründe dafür diskutiert.
Da durchgeführte Impfungen nicht zentral erfasst werden und nur ein Teil der impfpräventablen Krankheiten der Meldepflicht unterliegen, ist eine genaue Aussage über die Impfquoten und den Immunstatus in Deutschland wünschenswert aber nicht möglich. Die Ergebnisse der Schuleingangsuntersuchungen erlauben nur eine Abschätzung der Durchimpfungsraten im Kindesalter. Es kann angenommen werden, dass die Raten für einige Impfungen sehr hoch sind (vor allem Diphtherie, Tetanus, Polio), während für andere (vor allem Hepatitis B und Mumps/Masern/Röteln) das angestrebte Ziel einer ausreichenden Durchimpfung noch lange nicht erreicht ist. Ziel dieser Arbeit war es daher, Impfengpässe in Deutschland aufzuspüren und die Bedeutung einzelner Hindernisse hinsichtlich ihres Einflusses auf die Impfquoten zu evaluieren.
Methoden
Zur Identifikation der wichtigsten und häufigsten Impfengpässe wurde zunächst eine umfangreiche Literaturrecherche durchgeführt. Zur ersten Befragung bezüglich der subjektiv geschätzten Relevanz der einzelnen Impfhindernisse wurde ein papierbasierter Fragebogen erstellt und verschiedene Experten im deutschen Impfsystem befragt. So sollten auch weitere Impfhindernisse benannt werden. Letztlich wurden folgende 17 Impfhindernisse definiert:
» Unübersichtlichkeit der Impfschemata
» Zu viele verschiedene Impfstoffe
» Bürokratie verzögert Übernahme aktueller Impfempfehlungen
» Komplizierte Abrechnung
» Regressdrohungen
» Ungenügende Vergütung der Impfberatung
» Ungenügende Vergütung der Impfung
» Diskrepanz zwischen Empfehlungen und Kostenübernahmeverpflichtung
» Schutzimpfungsvereinbarungen zwischen Kassenärztlichen Vereinigungen und Kassen
» Phantasienamen der Impfstoffe erschweren die Wiedererkennung bzw. Zuordnung
» Fehlende monovalente Impfstoffe
» Fehlinformation durch die Pharmaindustrie
» Probleme bei der Beschaffung der Impfstoffe
» Impfskeptiker/-gegner auf Seite der Patienten
» Impfskeptiker/-gegner in den Reihen der Ärzte
» Mängel in der ärztlichen Aus- und Weiterbildung
» Widersprüchliche Impfempfehlungen
Auf Basis dieser Fragebögen wurde eine Online-Umfrage erstellt, mit deren Hilfe die jeweilige Relevanz („relevant“, „nicht relevant“, „nicht vorhanden“ und „keine Antwort“) der einzelnen Impfhindernisse angegeben werden konnte. Abschließend wurde die EDV-Nutzung einer Impfsoftware abgefragt. Der Link zur Umfrage wurde an den Bundesverband der Frauenärzte (BVF) und den Bundesverband der Kinder- und Jungendärzte (BVKJ) gesendet. Außerdem wurde der Link über einen E-Mail-Verteiler der deutschen Allgemeinmediziner (ALLMED-Liste) und auf der Homepage des Forum Impfen e. V. veröffentlicht.
Ergebnisse
Von den insgesamt 51 papierbasierten Fragebögen gingen 16 komplett ausgefüllte Bögen in die Auswertung ein. Acht Interessenvertreter teilten mit, dass sie den Fragebogen nicht beantworten würden. Zwei Hausärzteverbände leiteten den Fragebogen an ihre Mitglieder weiter, sodass hier bereits 68 niedergelassene Hausärzte die Recherche nach den wichtigsten Impfhindernissen in Deutschland aktiv mitgestalteten. An der Online-Umfrage beteiligten sich insgesamt 465 Ärzte aus drei großen Gruppen: Hausärzte (51 Prozent), darunter Allgemeinmediziner und hausärztlich tätige Internisten, Gynäkologen (34 Prozent) sowie Kinder- und Jugendmediziner (13 Prozent).
Psychologisch bedingte Impfhindernisse
Pekuniär begründete Impfhindernisse
66 Prozent der Teilnehmer der Online-Umfrage gaben an, dass die fehlende Vergütung der Impfberatung ein relevantes Impfhindernis sei, aber auch die schlechte Bezahlung der Impfung selbst wurde von 48 Prozent genannt. 41 Prozent der Ärzte gaben an, dass die niedrige Vergütung der Impfung selbst kein relevantes Impfhindernis sei, das sahen nur 25 Prozent der Ärzte beim Thema fehlende Honorierung der Impfberatung so. Gerade einmal sechs bzw. acht Prozent der Befragten schätzten die ungenügende Vergütung nicht als vorhandenes Impfhindernis ein.
Aber auch die Diskrepanz zwischen Empfehlungen und Kostenübernahmeverpflichtungen (57 Prozent relevant/30 Prozent nicht relevant/vier Prozent nicht vorhanden), Schutzimpfungsvereinbarungen zwischen Kassenärztlichen Vereinigungen und Gesetzlichen Krankenversicherungen (53 Prozent relevant/33 Prozent nicht relevant/sechs Prozent nicht vorhanden), komplizierte Abrechnung (37 Prozent relevant/ 43 Prozent nicht relevant/17 Prozent nicht vorhanden) und mögliche Regressdrohungen (27 Prozent relevant/47 Prozent nicht relevant/ 22 Prozent nicht vorhanden) ließen sich unter „pekuniär bedingten Impfhindernissen“ subsumieren.
Andere Impfhindernisse
Neben psychologisch und pekuniär bedingten Impfhindernissen konnten noch weitere systeminterne Impfhindernisse identifiziert werden. Hier gilt es vor allem auf politischer Ebene Verbesserungen im Gesundheitssystem herbeizuführen. So gaben 46 Prozent der Befragten als relevantes Impfhindernis an: Die „Bürokratie verzögert die Übernahme aktueller Impfempfehlungen“ (38 Prozent nicht relevant/13 Prozent nicht vorhanden). Von 33 Prozent der Ärzte wurden „Mängel in der ärztlichen Aus- und Weiterbildung“ als relevantes Hindernis erlebt (49 Prozent nicht relevant/15 Prozent nicht vorhanden). Aber auch die „Unübersichtlichkeit der Impfschemata“ wurde von 22 Prozent als relevantes Problem zur Verbesserung der Impfquoten wahrgenommen (52 Prozent nicht relevant/23 Prozent nicht vorhanden).
Die übrigen benannten Impfhindernisse lassen sich überwiegend auf Industrie und Wirtschaft und ihren Anteil am deutschen Impfsystem zurückführen. Hier wurden „Probleme bei der Beschaffung der Impfstoffe“ (54 Prozent relevant/36 Prozent nicht relevant/neun Prozent nicht vorhanden), „Fehlende monovalente Impfstoffe“ (47 Prozent relevant/48 Prozent nicht relevant/vier Prozent nicht vorhanden), „Phantasienamen der Impfstoffe erschweren die Wiedererkennung bzw. Zuordnung“ (44 Prozent relevant/45 Prozent nicht relevant/neun Prozent nicht vorhanden), „Zu viele verschiedene Impfstoffe“ (24 Prozent relevant/64 Prozent nicht relevant/elf Prozent nicht vorhanden) und „Fehlinformation durch die Pharmaindustrie“ (24 Prozent relevant/59 Prozent nicht relevant/elf Prozent nicht vorhanden) angegeben.
Es zeigten sich große Unterschiede zwischen den unterschiedlichen Fachdisziplinen bezüglich der Nutzung einer Impfsoftware. Nutzen von den 156 teilnehmenden Gynäkologen nur 26 Prozent (n=41) eine standardisierte Impfsoftware, so sind es von 237 Hausärzten 67 Prozent (n=158) und von 62 Kinderärzten 89 Prozent (n=55). Eine Impfrecall-Software wird deutlich seltener verwendet. 44 Prozent der Hausärzte, 21 Prozent der Kinderärzte und elf Prozent der Gynäkologen nutzen eine solche Software.
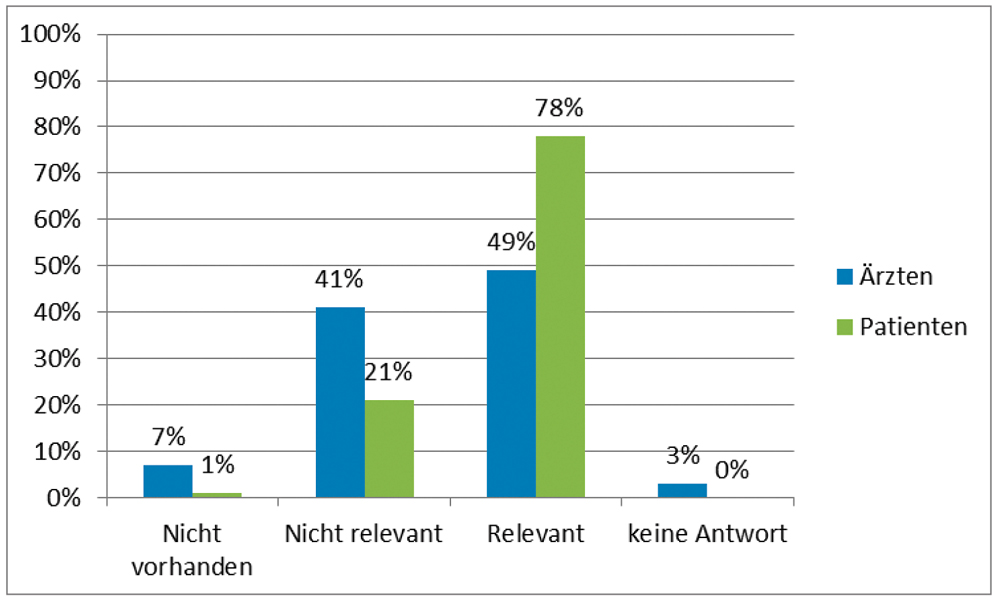 Diagramm: Impfgegner unter den Patienten bzw. Ärzten als Impfhindernis.
Diagramm: Impfgegner unter den Patienten bzw. Ärzten als Impfhindernis.
Diskussion
Da Ärzte bei der Impfentscheidung als wichtige Berater fungieren, sollten zur Erhöhung der Impfquoten die Ärzte motiviert werden. Wichtige kurzfristige Maßnahmen könnten daher Aus-, Weiter- und Fortbildungen zum Thema Impfen sein. Die Abläufe in den Praxen sollten regelmäßig durch die Ärzte selbst überprüft und verbessert werden. Eine Impfsoftware kann beispielsweise neben einer regelmäßigen Kontrolle der empfohlenen Schemata und Termine, die gesamte Reisemedizin und eine sichere Abrechnung mit den Kassenärztlichen Vereinigungen in den Praxen unterstützen. Eine einheitliche Abrechnungsziffer für Impfberatung (auch ohne Impfung) in allen Kassenärztlichen Vereinigungen gekoppelt an eine Mindestimpfquote in den einzelnen Praxen erscheint sinnvoll. Ärzte und medizinisches Personal müssen im Umgang mit Impfgegnern besonders geschult werden. Die Kostenübernahme der STIKO-Empfehlungen noch vor Einbettung in die Schutzimpfungs-Richtlinie (SI-RL) wäre ein wichtiger Schritt. Der Impfstatus eines jeden Patienten muss regelmäßig überprüft und erfasst werden. Auch fachgruppenübergreifendes Impfen sollte möglich sein. Ärztekammern sollten gegen Ärzte vorgehen, die pauschal vom Impfen abraten oder falsche bzw. nicht evidenzbasierte Behauptungen verbreiten. Bonusprogramme für leitlinienkonformes Impfen für Ärzte und Patienten durch die Krankenkassen sollten geschaffen werden.
Langfristig muss aber auch eine Reduktion der Bürokratie erfolgen und eine kontinuierliche Impfstoffversorgung sichergestellt werden. Die impfende Ärzteschaft kann dagegen nur wenig machen. Hier sind die Politik und die Institutionen wie zum Beispiel das Robert Koch-Institut (RKI), der Gemeinsame Bundesausschuss (G-BA) und die Länder mit ihren Zuständigkeiten gefragt. In allen Abläufen scheint eine Vereinfachung möglich. Hierfür ist es wichtig, die fortschreitende Monopolisierung der pharmazeutischen Industrie kritisch zu beobachten, um die nötige Produktvielfalt und eine marktgesteuerte Preisentwicklung zuzulassen. Es sollte auch gegen Rabattverträge mit den gesetzlichen Krankenkassen im Bereich Impfstoffe vorgegangen werden. Erfolgreich eingesetzte monovalente Impfstoffe dürfen nicht vom Markt genommen werden, da so Nachholimpfungen oder Einzelimpfungen nicht adäquat durchgeführt werden können. Phantasienamen ohne erkennbaren Bezug zum Wirkstoff sollten vermieden und Kooperationen zwischen Industrie und Forschung stets transparent gestaltet werden. Impfungen stellen eine gesamtgesellschaftliche Präventionsaufgabe dar und sollten daher auch bundeseinheitlich durchgeführt werden. Um die Impfquoten in Deutschland zu erhöhen, müssen Politik, Krankenkassen, Kassenärztliche Vereinigungen und Pharmafirmen an einem Strang ziehen und dürfen dabei die niedergelassenen Ärzte nicht vergessen.
Autoren
Dr. rer. nat. Linda Sanftenberg,
Dr. Hans-Jürgen Schrörs,
Professor Dr. Jörg Schelling
Teilen:
Das könnte Sie auch interessieren: