Fach- und Koordinierungsstelle PSU Bayern
 PSU
PSU
Erfahrungen mit kollegialer psychosozialer Unterstützung im bayerischen Gesundheitswesen
Dem Beschluss des 81. Bayerischen Ärztetages folgend, baut PSU-Akut e. V. mit Unterstützung des Bayerischen Staatsministeriums für Gesundheit, Pflege und Prävention (StMGP) das System der kollegialen Unterstützung weiter aus. Der Gedanke des Peers ist der entscheidende Ansatz zur niederschwelligen Prävention des Second-Victim-Phänomens.
Aktuelle Situation und Diskussion
Eine starke physische und psychische Belastung des Personals im Gesundheitswesen ist spätestens seit der COVID-19-Pandemie, in der das Problem noch verstärkt wurde, ins öffentliche Bewusstsein getreten. Zusätzlich zum chronischen Stress ist das Gesundheitspersonal im Arbeitsalltag immer wieder mit schwerwiegenden unerwünschten Ereignissen und besonderen Belastungssituationen konfrontiert. Dazu zählen unter anderem Ereignisse mit Todesfolge, Kinder als Betroffene, Gewalterfahrungen und Suizid von Patientinnen/Patienten oder Kolleginnen und Kollegen. Derartige unvorhergesehene Zwischenfälle in der Patientenversorgung können erhebliche Folgen haben. Albert W. Wu hat im Jahr 2000 erstmals den Begriff „Second Victim“ für das Gesundheitspersonal eingeführt, das durch einen begangenen Fehler selbst traumatisiert wird. Scott et al. haben den Begriff 2009 auch auf andere traumatisierende Ereignisse und Berufsgruppen erweitert. 2022 einigten sich internationale Experten des European Researchers’ Network Working on Second Victims (ERNST) auf eine neue internationale Definition des Begriffs und beschreiben als „Second Victim“ „... alle Mitarbeiter im Gesundheitswesen, die direkt oder indirekt an einem unerwarteten, unerwünschten Ereignis für den Patienten, einem unbeabsichtigten Behandlungsfehler oder einer Verletzung des Patienten beteiligt sind und in dem Sinne Opfer werden, dass sie ebenfalls negativ betroffen sind“.
Auch ohne tatsächlichen Fehler können im Bewusstsein der Verantwortung Gefühle von Schuld, Scham oder Selbstzweifel aufkommen und Belastungsreaktionen und -störungen auslösen. Mögliche Folgen können sein: Konzentrationsstörungen, innere Unruhe, Schlafstörungen, depressive Verstimmungen, Wiedererleben der Situation sowie Unsicherheit/Ängstlichkeit bis hin zu Handlungsunfähigkeit.
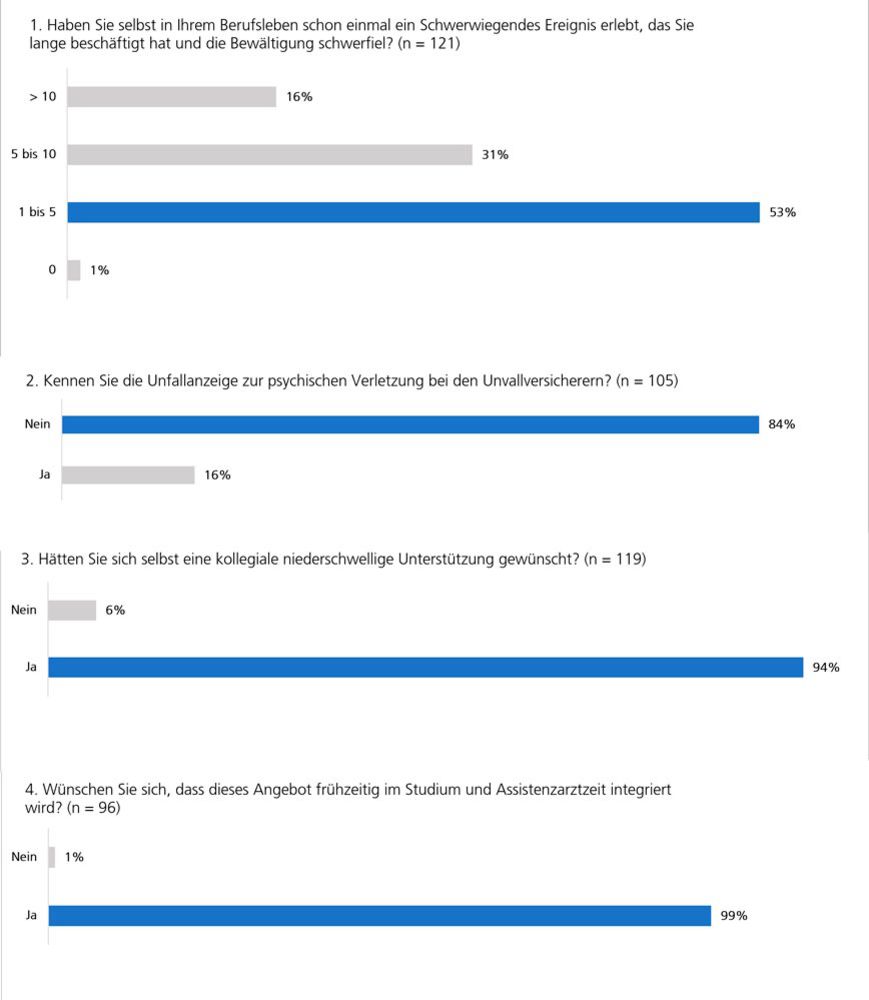
Abb1:Befragung von Teilnehmenden einer Online-Fortbildungsveranstaltung des „coliquio“ Ärztenetzwerks.
Traumafolgestörung und Posttraumatische Belastungsstörung
Eine tätigkeitsbedingte Traumafolgestörung ist, wenn sie durch eine einzelne psychische Belastungssituation, etwa eine körperliche Verletzung, bedingt ist, als Arbeitsunfall zu werten.
Das Wissen darüber und die möglichen Hilfen sind vielen Kolleginnen und Kollegen nicht bekannt. Wenn die psychische Verletzung nach einem solchen Ereignis nicht wahrgenommen und entsprechend dokumentiert wird, werden den Betroffenen unter Umständen entsprechende Unterstützungsangebote vorenthalten, wie beispielsweise das Psychotherapeutenverfahren der gesetzlichen Unfallversicherungen.
Im Juni 2023 hat der 2. Senat des Bundessozialgerichts erstmalig entschieden, dass eine Posttraumatische Belastungsstörung bei Rettungssanitäterinnen und -sanitätern als „Wie-Berufskrankheit“ anerkannt werden kann (Aktenzeichen B 2 U 11/20 R). In der Veröffentlichung heißt es, dass Rettungssanitäter während ihrer Arbeitszeit einem erhöhten Risiko der Konfrontation mit traumatisierenden Ereignissen ausgesetzt sind. Diese Einwirkungen sind abstrakt-generell nach dem Stand der Wissenschaft Ursache einer Posttraumatischen Belastungsstörung. Dieser Ursachenzusammenhang ergibt sich aus den international anerkannten Diagnosesystemen, insbesondere dem Statistischen Manual Psychischer Störungen der Amerikanischen Psychiatrischen Vereinigung (DSM), sowie den Leitlinien der wissenschaftlich-medizinischen Fachgesellschaften. Diese Beschreibung könnte man auch auf den Bereich der Akut- und Notfallmedizin übertragen. Ob und wann dies geschieht und welche konkreten Folgen dieses Urteil haben wird, bleibt abzuwarten.
Nicht das Trauma bestimmt uns, sondern der Umgang damit
Ärztinnen und Ärzte sowie Mitarbeitende in helfenden Berufen gehören zu einer Hochrisikogruppe hinsichtlich der Entwicklung psychischer Belastungen, was aber nicht bedeutet, dass diese Personengruppe besonders vulnerabel wäre. Professionelle Helferinnen und Helfer sind durchaus hoch resilient. Die Begrifflichkeit des „Second Victim“ sollte somit die Betroffenen nicht zu hilflosen Opfern machen. Nicht das Ereignis als potenzielles Trauma bestimmt uns, sondern der Umgang damit. So muss das Erlebnis dieser Situationen nicht zur Pathologie führen, sondern kann auch zum Wachstum und Erfahrungsschatz werden.
Verhaltens- und Verhältnisprävention
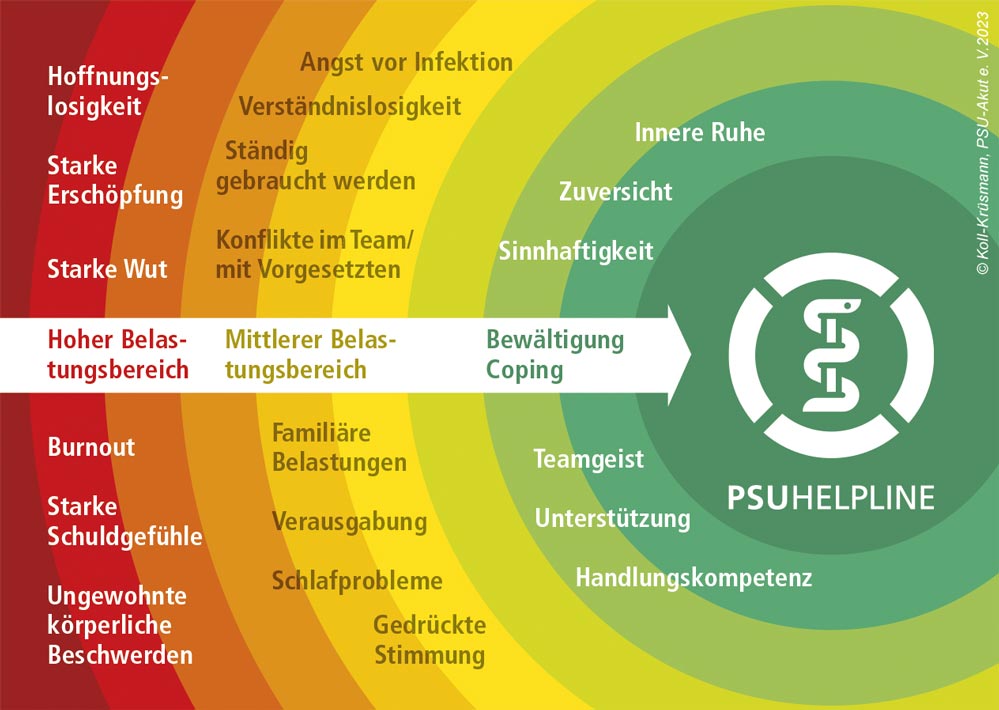
PSU-Akut e. V. setzt auf ein Konzept der abgestimmten Verhaltens- und Verhältnisprävention. Leitgedanke ist der Peer, der als Kollege und niederschwelliger Gesprächspartner primär, sekundär und tertiär präventiv wirkt, wenn Mitarbeitende mit schwerwiegenden Ereignissen konfrontiert werden. So kann er frühzeitig helfen, dass die Betroffenen gesund bleiben, in der schwierigen Situation schneller wieder sicher, stabil und handlungsfähig werden. Der Peer kann ebenso als Lotse bei Risikoverläufen und auftretender Belastungsstörung über Weitervermittlung in ein Netzwerk der psychischen Unterstützung zügig professionell therapeutische Hilfe vermitteln. Dieser niederschwellige Ansatz ermöglicht hohe Akzeptanz und Selbstwirksamkeit im Arbeitsumfeld und wird auch der ethisch-moralischen Verantwortung der ärztlichen Profession gerecht.
Das Projekt zum Aufbau einer PSU-Fach- und Koordinierungsstelle, das in einer engen Kooperation durch die Bayerische Landesärztekammer (BLÄK) und das StMGP gefördert und extern evaluiert wird, hat vier Teilprojekte:
1. Aufklärung und Information
Im hier betrachteten Ein-Jahres-Zeitraum 2023 konnten zehn Fortbildungen von Ärztlichen Kreisverbänden (ÄKV) vor Ort gestaltet werden. Dieses Fortbildungsangebot kann bei Interesse auch 2024 für die ÄKV über PSU-Akut organisiert werden.
Das Feedback ist durchwegs positiv. Der Benefit für die Teilnehmenden ist neben der Information über das kollegiale Angebot an sich die Sensibilisierung für das Thema und ein Wissenszuwachs, der Sicherheit und Handhabbarkeit im Umgang mit schwerwiegenden Ereignissen als primär präventive Effekte erzielen kann.
In direkten Rückmeldungen zeigt sich, dass die kollegiale Unterstützung gerade in den frühen Berufsjahren grundsätzlich befürwortet wird. Im niedergelassenen Bereich – strukturell bedingt – wird die telefonische Kontaktaufnahme über die PSU-Helpline geschätzt – für die Praxisinhaberinnen und -inhaber selbst, aber auch als Angebot in ihrer Fürsorgepflicht als Arbeitgeber gegenüber ihren Medizinischen Fachangestellten und der zunehmenden Zahl an angestellten Kollegen in Praxen und MVZ. Hier gibt es Bestrebungen, die Wissensvermittlung in die Ausbildung der MFA mit aufzunehmen und über Unterstützungsmöglichkeiten für sie und die Teams zu informieren.
Exemplarisch steht die kurze Befragung in einer Fortbildungsveranstaltung eines Online-Ärztenetzwerks (TN=250). Die Konfrontation mit dem Thema trifft fast jeden, das Wissen über das Psychotherapeutenverfahren der Unfallversicherungsträger ist gering. Das Peer-Support-System wird explizit gewünscht.
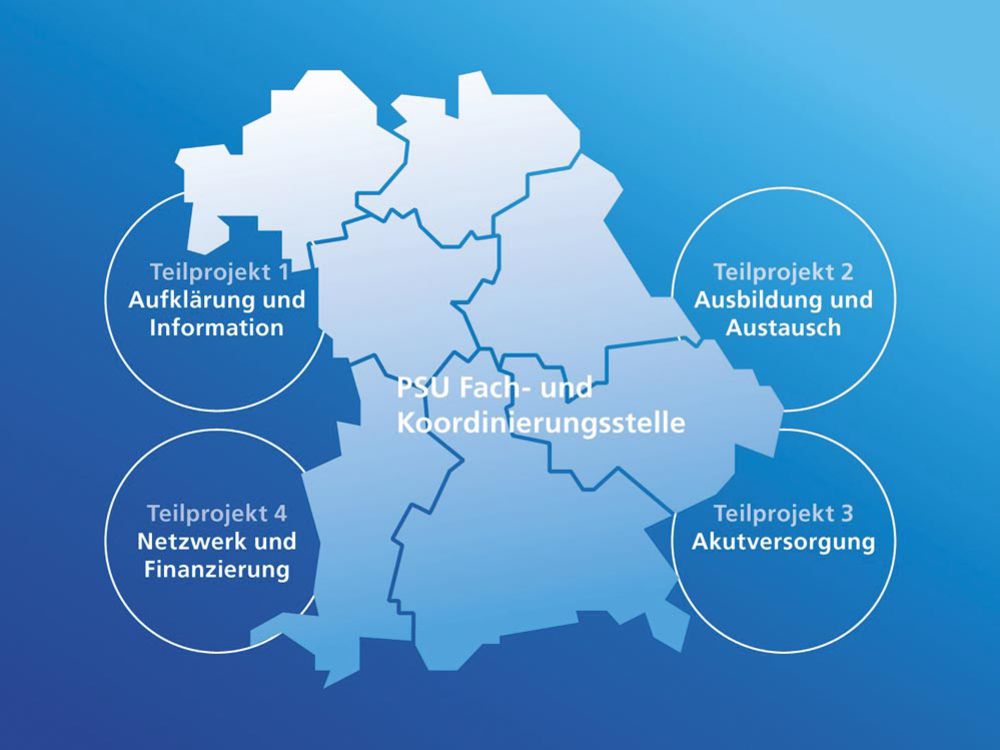
Abb2: Projekt „PSU-Bayern“ – Aufbau von Strukturen für eine Fach- und Koordinierungsstelle – Psychosoziale Unterstützung im bayerischen Gesundheitswesen.
2. Ausbildung und Austausch
Inzwischen konnte in 26 bayerischen Kliniken die Implementierungsphase abgeschlossen werden und die kollegiale Unterstützung durch ausgebildete Peers läuft als Bestandteil der Personalfürsorge.
Durch die bedarfsgerechte Adaptation an die Gegebenheiten vor Ort gelingt es sowohl in kleineren Fachkliniken, Häusern der Grund- und Regelversorgung bis hin zu Universitätskliniken, dies auch abteilungs- und berufsgruppenübergreifend, zuletzt am Uniklinikum Erlangen.
Zwölf weitere Kliniken in Bayern haben sich mit Unterstützung auf den Weg der Implementierung gemacht und das Interesse von Kliniken in anderen Bundesländern wächst.
Erfreulicherweise können Kliniken, die ein Peer-Support-System in Kooperation mit PSU-Akut schon etabliert haben und auch den Projektstatus hin zur Marke bzw. integralem Bestandteil schon geschafft haben, inzwischen Zahlen vorlegen, die in den eigenen Einrichtungen veröffentlicht wurden.
Hier beispielhaft das kbo-Isar-Amper-Klinikum und das Universitätsklinikum Augsburg:
kbo
In der Mitarbeiterzeitung veröffentlichte Zahlen über die Nutzung des Peer-Support-Systems zeigen schon kurz nach Implementierung in der Ein-Jahres-Auswertung 50 schwerwiegende Ereignisse, bei denen Peers zum Einsatz kamen. Dabei gab es 96 Betroffene und 108 dokumentierte Unterstützungsgespräche. Hauptindikationen der Peer-Einsätze waren körperlicher Angriff, Todesfall und Beinahe-Todesfall. Neben den „offiziellen Anforderungen“ fanden viele Peer-Gespräche zusätzlich in informeller Rolle als „Tür- und Angelgespräch“ statt.
Der Peer-Support hat das Stadium des Implementierungsprojekts verlassen und ist integraler Bestandteil des professionellen Umgangs mit diesen Situationen und Bestandteil des Einarbeitungskonzepts neuer Mitarbeitender geworden.
Universitätsklinikum Augsburg
In einer Befragung (im Zeitraum von 3/22 bis 9/23) am Universitätsklinikum Augsburg (UKA), das ein Peer-Support-System 2021 in Kooperation mit PSU-Akut eingeführt hat, gaben 62 Prozent (N = 771) der im medizinischen Bereich Tätigen an, in den beiden letzten Jahren ein schwerwiegendes unerwünschtes Ereignis erlebt zu haben. 70 Prozent erachten die eingeführte Psychosoziale Unterstützung als wichtig. Am Universitätsklinikum Augsburg gibt es derzeit 69 ausgebildete Peers in unterschiedlichen Berufsgruppen. Ein informativer Videobeitrag zeigt das implementierte System.
https://www.augsburg.tv/mediathek/video/am-puls-psu-peer-netzwerk/
Im Zeitraum April 2022 bis Januar 2024 fanden 195 dokumentierte Interventionen von Peers am UKA statt. Von diesen entstanden 77 durch Beauftragung und 103 aufgrund der Initiative von Peers, bei den restlichen handelt es sich um Informationsgespräche. Die meisten dokumentierten Einsätze fanden in der Notaufnahme statt, gefolgt von Intensivzentrum, Mutter-Kind-Zentrum und OP/Anästhesie. Vorfälle mit Patienten, Vorfälle mit Kindern und Reanimationen zählen zu den meistgenannten Ereignisarten.
3. Akutversorgung
Die gut frequentierte PSU-HELPLINE dient allen Kollegen, unabhängig von der Größe ihrer Einrichtung, als niederschwellige Möglichkeit einer arbeitgeberunabhängigen, anonymen und kostenfreien Anlaufstelle.
Darüber hinaus erfüllt die PSU-HELPLINE für ausgebildete Peers eine Supervisionsfunktion und Rückfallebene, um mit Rat und Tat beizustehen, wenn das Ereignis zu groß oder zu gravierend ist, um die Folgen allein zu bewältigen.
2023 kam es zu 21 Gruppeninterventionen vor Ort nach schwerwiegenden unerwünschten Ereignissen in Bayern in denen PSU-Akut als Leitung der Maßnahme zugezogen wurde. Dies zeigt einmal mehr, wie wichtig eine unabhängige Fach- und Koordinierungsstelle als Vorhaltung ist.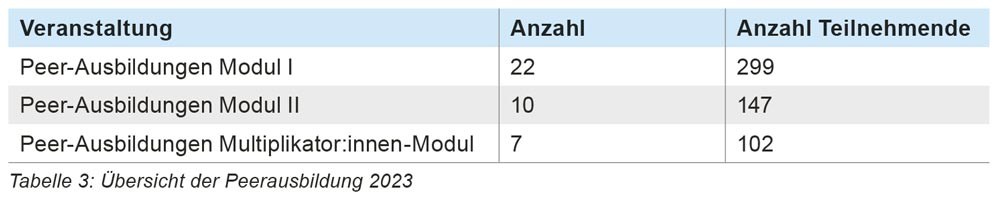
4. Netzwerk und Finanzierung
Für die inhaltliche und strukturelle Netzwerkarbeit der Peers und Einrichtungen sorgen inzwischen regelmäßig gemeinsame Präsenz- und Online-Fortbildungen. Nach dem ersten erfolgreichen PSU-Symposium als Abendveranstaltung laufen derzeit die Vorbereitung für das
2. PSU-Symposium am 20. Juli 2024 in München als ganztägige Veranstaltung mit mehreren thematischen Vorträgen und Workshops. Die Vernetzung zu anderen Landesärztekammern und Fachverbänden sowie zu Gleichgesinnten in Österreich und der Schweiz gestaltet sich als wertvoller Austausch.
In Kooperation mit Health Care Bayern wird PSU-Akut nach 2023 auch 2024 beim Hauptstadtkongress am Gemeinschaftsstand „Gesundheitsstandort Bayern“ die Gelegenheit zur weiteren Netzwerkarbeit nutzen.
Dass PSU auch national als Partner geschätzt wird zeigt sich daran, dass PSU-Experten eingeladen wurden, an der Aktualisierung sowohl der S3-Leitlinie „Psychische Gesundheit von Gesundheitspersonal in anhaltenden Krisen und Katastrophen“ sowie der S2k-Leitlinie „Behandlungsleitlinien und Behandlungsstrategien für den Einsatz in klinischen Krisen- und Katastrophenmedizin“ mitzuarbeiten.
Die Projektpartner (BLÄK, StMGP, Bayerische Krankenhausgesellschaft (BKG), Vereinigung der Pflegenden in Bayern, PSU-Akut) planen mit den Kostenträgern einen Runden Tisch zur nachhaltigen Finanzierung und Verstetigung der Fach- und Koordinierungsstelle PSU-Bayern.
An der medizinischen Fakultät Augsburg gibt es zusätzlich ein bemerkenswertes Kooperationsprojekt:
Titel: Peer Support als psychosoziale Gesundheitsprävention im Rahmen der professionellen Identitätsentwicklung im Medizinstudium
Im Modellstudiengang Medizin der Universität Augsburg erhalten Studierende im Rahmen der Förderung professioneller Identität das Unterstützungsangebot eines studentischen Peer Supports. Ziel ist es, Selbstfürsorge, Selbstkompetenz im Umgang mit Belastungen und die Nutzung kollegialer Ressourcen bereits im Medizinstudium zu etablieren.
Take Home Messages: Das Angebot eines studentischen Peer Supports kann entlang der ersten Erfahrungen einen Baustein einer Lehr-Lernkultur im Sinn der professionellen Identitätsentwicklung darstellen, in welcher Selbst- und kollegiale Fürsorge selbstverständlicher Bestandteil sind.
https://www.uni-augsburg.de/de/fakultaet/med/studium/modellstudiengang-medizin/medizinstudierende/peer-support/
Veröffentlichungen
2023 konnten zudem über Publikationen, Beiträge in der Presse und sozialen Medien viele Personen erreicht werden:
» Heininger S & Forster A (2023). PSU München – Psychosoziale Unterstützung für Pflegende. In: Büchner V A, Peters M, Schwaiberger M & Engehausen R (Hrsg.). Zukunft der Pflege im Krankenhaus gestalten – Probleme erkennen, Profession entwickeln, Potenziale fördern. medhochzwei Verlag GmbH
» Koll-Krüsmann M & Schießl A (2023). Hilfe bei tätigkeitsbedingten Traumafolgestörungen, Der Allgemeinarzt 15/2023
» Süddeutsche Zeitung, Wenn die Bilder im Kopf nicht weggehen, 22.10.23
» Schießl A & Koll-Krüsmann M (2023). PSU-Akut: psychosoziale Unterstützung finden, Der Allgemeinarzt 20/2023
Weitere Informationen finden Sie unter:
www.psu-akut.de (für den Verein PSU-Akut e. V.)
www.psu-helpline.de (für die PSU-HELPLINE)
www.psu-bayern.de (für die Fach- und Koordinierungsstelle PSU-Bayern)
Aktueller Veranstaltungshinweis: Zur Förderung der Resilienz veranstaltet PSU-Akut ein Seminar in Bernried von Ärzten für Ärzte unter dem Motto: „Und, wie geht´s Dir, Doc?“ vom 25. bis 28. April 2024. Anmeldungen unter www.psu-akut.de
Autor
Dr. Andreas Schießl
PSU-Akut e. V., Adi-Maislinger-Straße 6-8, 81373 München, E-Mail: info@psu-akut.de
Teilen:
Das könnte Sie auch interessieren: