Kopf-Hals-Tumoren als Beispiel für HPV-assoziierte Tumore
 HPV Impfung
HPV Impfung
Epidemiologie von Kopf-Hals-Tumoren
Im Jahr 2023 traten in Bayern bei Frauen 617 und bei Männern 1.304 Krebserkrankungen im Kopf-Hals-Bereich (ICD-10 C00-C14) auf. Damit machten diese Tumoren bei Frauen 1,7 Prozent und bei Männern 3,0 Prozent aller Krebsneuerkrankungen in Bayern aus. Sie waren zudem verantwortlich für 1,3 Prozent (Frauen) bzw. 3,3 Prozent (Männer) aller Krebssterbefälle (Jahr 2022). Während die Inzidenz bei Männern seit 2004 deutlich sinkt, stieg sie bei Frauen bis 2011 an und zeigt seitdem einen leichten Rückgang, liegt aber insgesamt auf einem deutlich niedrigeren Niveau als bei Männern (Abbildung 1). Ein Großteil der Erkrankungen weist eine Assoziation zu Tabak- und Alkoholkonsum auf, die die bedeutendsten Risikofaktoren darstellen und sich in der Wirkung gegenseitig verstärken [1]. Ein weiterer Risikofaktor mit hoher prognostischer Bedeutung ist das Humane Papillomavirus.
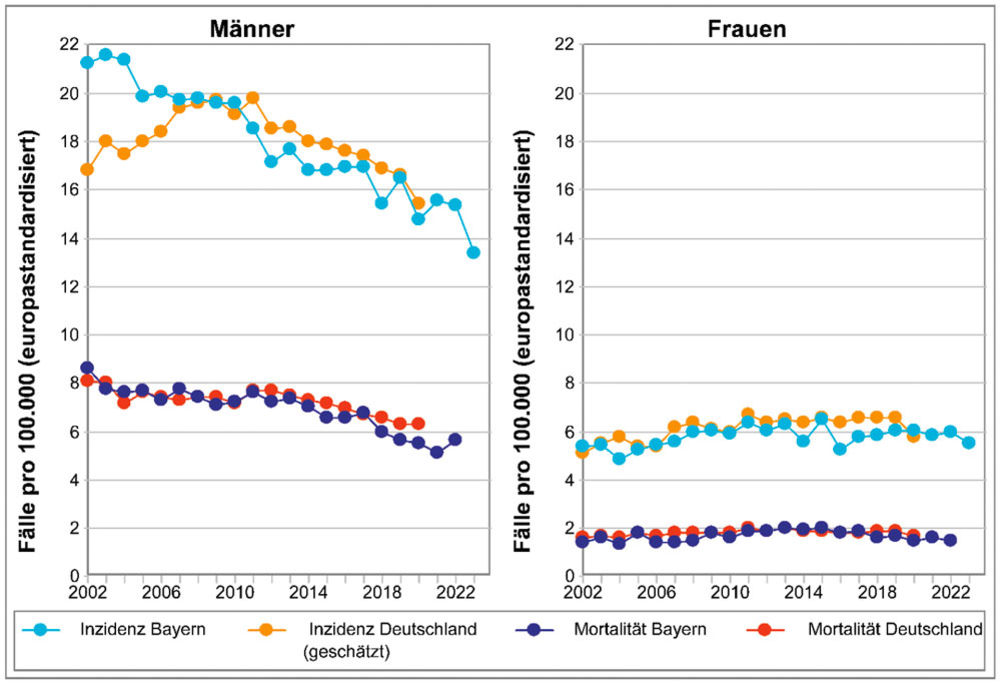
Abbildung 1: Trends der Inzidenz und Mortalität von Kopf-Hals-Tumoren (C00-C14) in Bayern und Deutschland bei Männern und Frauen gesamt. Quelle: Bayerisches Krebsregister, Datenstand 18.12.2025.
Bedeutung des Humanen Papillomavirus für die Entstehung und die Prognose von Tumoren des Kopf-Hals-Bereichs
Humane Papillomaviren (HPV), vor allem sogenannte Hochrisiko-Typen (HPV 16 und HPV 18), können bei Plattenepithelkarzinomen im Kopf-Hals-Bereich ein relevanter Risikofaktor sein [2]. Insbesondere beim Oropharynx spielen HPV-assoziierte Tumoren eine wichtige Rolle. Sie treten häufiger bei jüngeren Patientinnen und Patienten auf und weisen in der Regel eine deutlich bessere Prognose als HPV-negative Tumoren auf [3]. In Deutschland wird der Anteil HPV-assoziierter Oropharynxkarzinome mittlerweile auf über 50 Prozent geschätzt [4]. Bei HPV-assoziierten Oropharynxkarzinomen sind die Tumorzellen meist durch eine starke p16-Überexpression charakterisiert. Daher wird p16 als Surrogat-Parameter für den HPV-Status in der Routinediagnostik dieser Tumoren eingesetzt. Der p16-Status wird aufgrund seiner großen prognostischen Bedeutung beim Staging berücksichtigt: Für die Bildung des T- und N- bzw. des UICC-Stadiums sind Kategorien unterschiedlich definiert. So wird zum Beispiel ein p16-negatives Oropharynxkarzinom bereits bei ausgedehntem Befall der regionären Lymphknoten als UICC IV kategorisiert, während ein p16-positives Oropharynxkarzinom nur bei Fernmetastasierung als UICC-Stadium IV eingeteilt wird [5]. Die generellen Therapiestrategien sind aber bei p16-positiven und -negativen Tumoren im Wesentlichen gleich.
Medizinische Versorgung von Tumoren des Oro- und Hypopharynx
Die Beschreibung der Versorgung von Tumoren des Oro- und Hypopharynx in Deutschland stand im Mittelpunkt eines Beitrags auf dem sogenannten „CancerQualityHub“, der Qualitätskonferenz des Deutschen Krebsregister e. V. (DKR) [6]. In einem bundesweiten Projekt wurden Daten aller Landeskrebsregister in Deutschland zu Oro- und Hypopharynx analysiert. Als Indikatoren der Versorgungsqualität dienten dabei zwei Qualitätsindikatoren aus dem Leitlinienprogramm Onkologie, Qualitätsindikator 8 (QI 8): Cisplatin-basierte Chemotherapie bei primärer Radiochemotherapie und Qualitätsindikator 13 (QI 13): 30-Tage-Mortalität [5]. Zusätzlich wurden gemeinsam mit Klinikerinnen und Klinikern zwei weitere Indikatoren definiert (K1: mikroskopisch komplette Tumorresektion [R0-Status] und K2: transorales Verfahren zur Tumorresektion).
Indikatoren der Versorgungsqualität in Bayern
Im Folgenden werden die Ergebnisse aus Bayern vorgestellt, die für den oben genannten CancerQualityHub generiert wurden. Hierbei gingen 3.802 bösartige Neubildungen des Oro- und Hypopharynx ein, die in den Jahren 2019 bis 2023 diagnostiziert wurden und zu denen dem Bayerischen Krebsregister mindestens eine Diagnose- oder Therapiemeldung vorlag. Darunter waren 2.901 Fälle des Oropharynx und 901 Fälle des Hypopharynx, 875 der Betroffenen waren Frauen, 2.927 waren Männer. Ein großer Teil der Fälle war zum Zeitpunkt der Diagnose bereits metastasiert (42 Prozent der Oro- und 73 Prozent der Hypopharynxfälle). Wie erwartet spielte in der Behandlung die alleinige Strahlen- bzw. Radiochemotherapie eine bedeutende Rolle, während Operationen häufig von einer adjuvanten Strahlen- oder Radiochemotherapie gefolgt wurden (siehe Abbildung 2). Systemische Therapien spielten eine untergeordnete Rolle.
Im Hinblick auf die Indikatoren ergab sich nachfolgende Versorgungsqualität:
- QI 8 (Cisplatin-basierte Chemotherapie): Erfüllungsgrad 80 Prozent. Bei 368 von 462 Fällen wurde im Rahmen der primären Radiochemotherapie die Substanz Cisplatin eingesetzt.
- QI 13 (30-Tage-Mortalität): Die 30-Tage-Mortalität betrug 0,8 Prozent (10 Fälle) nach der Operation und 4,5 Prozent (44 Fälle) nach Abschluss der Radiochemotherapie.
- K1 (R0-Resektion): Erfüllungsgrad 80 Prozent. Bei den 1.308 Fällen des Oro- und Hypopharynx, die operiert wurden, wurde bei 1.052 eine komplette Tumorresektion (R0-Status) erreicht.
- K2 (transorale Tumorresektion): Erfüllungsgrad 68 Prozent. Im Falle einer Operation werden transorale Verfahren als schonender angesehen als offen-chirurgische Verfahren. Unter den 734 operierten Oropharynx-Fällen im frühen Stadium wurde bei 497 Fällen ein transorales Verfahren gewählt.
Die vorliegende Analyse beruht auf Krebsregistermeldungen von 188 behandelnden Ärztinnen und Ärzten, die an der Diagnose oder Primärtherapie beteiligt waren. Dabei zeigte sich eine erhebliche Heterogenität in den gemeldeten Therapien. Bezogen auf die Durchführung einer Cisplatin-basierten Therapie (QI 8), reichte der Erfüllungsgrad beispielsweise von 63 Prozent bis 93 Prozent. Eine ähnliche Spanne wurde auch bei den anderen Indikatoren beobachtet. Hier stellt sich die Frage, ob es sich um tatsächliche Versorgungsunterschiede handelt oder die Ursache in einer unzureichenden Datenqualität liegt. Eine vollzählige und vollständige Meldung durch die beteiligten medizinischen Einheiten ist daher von großer Bedeutung für die Validität der Auswertungsergebnisse (siehe Kasten zur Meldepflicht).
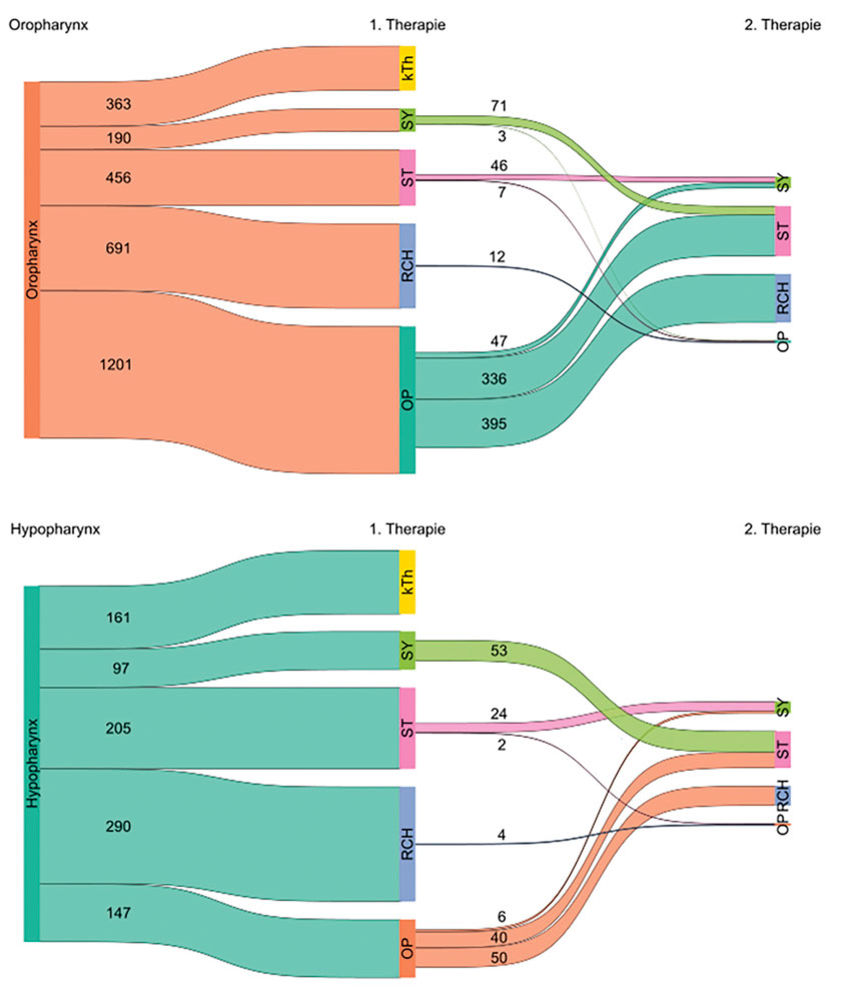
Abbildung 2: Therapie des Oropharynx (oben) und Hypopharynx (unten). Zahlen geben die Anzahl der Fälle in den jeweiligen Behandlungsgruppen an. kTh = keine Therapie, SY = systemische Therapie, ST = Strahlentherapie, RCH = Radiochemotherapie, OP = Operation
Die Bedeutung der HPV-Impfung für die Prävention und bayernweite Initiativen
Eine Impfung gegen HPV schützt wirksam vor einer Infektion mehrerer HPV-Typen, darunter auch den Hochrisiko-Typen HPV 16 und HPV 18. In zwei kürzlich publizierten Cochrane Reviews, die sich auf klinische und bevölkerungsbezogene Studien stützen, wurde eine hohe Wirksamkeit im Hinblick auf die Prävention einer HPV-Infektion, die Prävention von Gebärmutterhalskrebs und dessen Vorstufen und eine hohe Sicherheit der HPV-Impfung identifiziert [7, 8]. Zum Einfluss auf Krebserkrankungen, die erst in hohem Alter auftreten, wie zum Beispiel Tumoren im Kopf-Hals-Bereich, konnten die Reviews aufgrund der bislang kurzen Beobachtungszeit noch keine Aussage treffen. Auch wenn die Impfquoten in Bayern kontinuierlich leicht steigen, liegt der Anteil der einmal Geimpften mit 62 Prozent bei 15-jährigen Mädchen und 37 Prozent bei den gleichaltrigen Jungen unter dem deutschlandweiten Durchschnitt [9].
Mit dem Masterplan Prävention hat das Bayerische Staatsministerium für Gesundheit, Pflege und Prävention in Kooperation mit mehr als 150 Partnern unterschiedlicher Bereiche ein Strategiepapier erstellt, in welchem Ansätze für die Weiterentwicklung der Prävention und Gesundheitsförderung in Bayern definiert sind. Im Masterplan Prävention ist unter anderem eine deutliche Erhöhung der HPV-Impfquoten als Ziel gesetzt [10]. Diese soll erreicht werden durch Aufklärung und Aktionen unter Beteiligung der Landesarbeitsgemeinschaft Impfen (LAGI). Die LAGI wurde 2006 gegründet und hat zum Ziel, den empfohlenen Impfschutz in Bayern zu verbessern und die Bevölkerung umfassend und professionell zum Thema Impfen zu beraten. Neben Schulen spielen hier auch Arztpraxen bei der Aufklärung eine bedeutende Rolle.
Das Literaturverzeichnis kann im Internet unter www.bayerisches-aerzteblatt.de (Aktuelles Heft) abgerufen werden.
Autorinnen und Autoren
Dr. Dorothee Twardella
Dr. Sven Voigtländer
Dr. Corinna Hofbauer
Dr. Sven Schluckebier
Dr. Martin Meyer
Professorin Dr. Jacqueline Müller-Nordhorn
Bayerisches Landesamt für Gesundheit und Lebensmittelsicherheit (LGL), Landesinstitut Bayerisches Krebsregister, Schweinauer Hauptstr. 80, 90441 Nürnberg,
E-Mail: krebsregister(at)lgl.bayern.de
Teilen:
Das könnte Sie auch interessieren: