Fach- und Koordinierungsstelle PSU Bayern
 PSU
PSU
Psychosoziale Unterstützung (PSU) als freiwilliges Handlungsfeld der Bayerischen Landesärztekammer
In der öffentlichen Wahrnehmung und Diskussion sind derzeit die zunehmenden gewalttätigen Übergriffe auf Gesundheitspersonal und die Frage der Krisenresilienz des Gesundheitswesens stark präsent, weshalb diese Themen im Bericht über die Arbeit von PSU in Bayern thematisiert werden, wobei die Menschen, die diese Situationen bewältigen müssen, im Vordergrund stehen sollen.
In der ärztlichen Kultur wird Selbstfürsorge noch immer zu häufig als private Entscheidung betrachtet. Tatsächlich ist sie ein zentraler Bestandteil professioneller Verantwortung und sollte nicht nur als persönliche Kompetenz, sondern auch als professionelle und strukturelle Kernaufgabe und Investition in die Stabilität des Versorgungssystems verstanden werden [1].
Nach Abschluss der mehrjährigen Projektphase und folgend dem Beschluss des 81. Bayerischen Ärztetages pflegt PSU-Akut ein dauerhaftes System der kollegialen Unterstützung bei schwerwiegenden Ereignissen für Ärztinnen und Ärzte sowie ihre Teams in Bayern. Ansatz ist dabei ein Konzept der abgestimmten Verhaltens- und Verhältnisprävention, das dazu beitragen kann, gut mit Einzelereignissen umzugehen und der Kumulation schlecht verarbeiteter Stressreaktionen präventiv zu begegnen hilft. Die Möglichkeit, mit einem Peer zu sprechen, also einer Person, die die Herausforderungen des Berufsalltags selbst kennt und die „gleiche Sprache spricht“, ist für viele Ratsuchende der Schlüssel, um überhaupt Unterstützung anzunehmen, besonders in Ausnahmesituationen.
Schwerpunktthema: Unterstützung nach Übergriffen und Gewalterleben
Die steigende Gewalt und Übergriffigkeit gegenüber medizinischem Personal in allen Versorgungsbereichen ist nicht nur eine mediale Schlagzeile, sondern reale Bedrohung und Schädigung im Alltag. Diese Bedrohungssituationen bergen erhebliche Belastungsfaktoren, weit über körperlich sichtbare Verletzungen hinaus. In einer Studie der WHO „MeND – Mental Health of Nurses and Doctors survey“ aus dem Jahr 2025 wird deutlich, dass sich durch eine Gewalterfahrung das Risiko, eine psychische Erkrankung zu erleiden, verdoppelt. Dieselbe Studie zeigt aber auch, dass soziale Bindung und kollegiale Unterstützung wesentliche Schutzfaktoren darstellen [2].
Lange haben viele Bereiche allein auf Deeskalation gesetzt. Alles dafür zu tun, dass Situationen nicht eskalieren, ist richtig. Es braucht aber auch die Akzeptanz, dass trotz aller Prävention die Gewalt, ob verbal, physisch oder psychisch, auftreten kann und einen erheblichen Impact auf die Betroffenen und Bystander haben kann. Die immer wieder vorgetragene Interpretation „Ich hätte es verhindern können, wenn ich mehr deeskaliert hätte“, erschwert die Verarbeitung durch einen oft unangebrachten Schuldvorwurf an sich selbst.
Die Erkenntnis, dass Erleben von Gewalt eben auch potenzielle Traumatisierung bedeutet und die Kolleginnen und Kollegen Tage, Wochen und Monate beschäftigen kann und zum Beispiel bei Gerichtsverhandlungen mit Täterkonfrontation auch nach Jahren eine Belastung bedeuten kann, zeigt, dass es nachhaltige Unterstützung braucht – vor Ort, über die PSU-HELPLINE und andere Opferunterstützungsangebote.
Relevant ist der Umgang mit Gewaltübergriffen und schwerwiegenden Ereignissen auch deshalb, weil eine entstehende Posttraumatische Belastungsstörung (PTBS) inzwischen als Wie-Berufserkrankung anerkannt wurde [3].
Als Beispiel einer gelingenden Zusammenarbeit der Verantwortlichen zur Bewältigung von solchen Krisen kann der Umgang mit dem Anschlag auf die Münchner Verdi-Demonstration im Februar 2025 gewertet werden. In den Krisenstäben wird zunehmend die Kompetenz von Psychosozialer Notfallversorgung (PSNV) und Psychosozialer Unterstützung (PSU) genutzt. Die abgestimmte Kommunikation über den Tod der beiden Opfer, einer Mutter und deren Kind, die in unterschiedlichen Kliniken versorgt wurden, hat der Familie geholfen, abgeschirmt Abschied nehmen zu können. Auch der Druck auf das Personal der Kliniken konnte reduziert werden. Ein besonderer Dank gilt hier dem SkB-Team (Stressbearbeitung kollegiale Beratung) der Berufsfeuerwehr München für das gute Zusammenwirken in der Nachsorge der rettungsdienstlichen und notärztlichen Kollegen.
Eine besondere Form der Bedrohung durch Gewalt stellt die großpolitische Lage dar. So besteht in der Öffentlichkeit die Sorge, ob unsere kritische Infrastruktur, zu der auch das Gesundheitswesen gehört, ausreichend auf Gewalt bis hin zu kriegerischen Auseinandersetzungen vorbereitet ist.
Erste Erfahrungen der zivilmilitärischen Zusammenarbeit in gemeinsamen Großübungen zeigen schon jetzt, dass die rettungsdienstlich eingesetzten Personen eine Irritation bzw. ungewohnte Belastung erfahren durch die Anwesenheit von bewaffneten, robust auftretenden Soldaten, die eigentlich nur zu ihrem Schutz anwesend sind. Offensichtlich passt dies noch nicht zum Erfahrungshorizont von Kräften, die rein für Hilfe ausgebildet sind. So wird deutlich, dass die Helfenden darauf primär- und sekundärpräventiv vorbereitet und dabei begleitet werden sollten. Für Organisationen wie „Ärzte ohne Grenzen“ oder militärische Kräfte sind psychosoziale Unterstützung und Peer-Support schon lange integraler Bestandteil und Selbstverständlichkeit. Wir sollten uns auf andere Bilder und Situationen der Versorgung vorbereiten, ohne Angst und Panik zu schüren. In der Diskussion zur Krisenresilienz im Gesundheitswesen geht es daher nicht nur um Notstromaggregate oder technische Vorbereitung, sondern auch die Menschen, die hier zur Hilfe eingesetzt werden, brauchen eine gute Vorbereitung und Begleitung. So findet sich im Beschluss Ic – 113 des 129. Deutschen Ärztetags in Leipzig zur Krisenresilienz zumindest die Erwähnung der Etablierung von Peer-Support, damit wir die Menschen nicht vergessen, die diese besondere Arbeit leisten und sie in Krisensituationen selbst resilient und handlungsfähig bleiben können.
Zur Einordnung der Häufigkeit ist zu sagen: Im PSU-Peer-Support-Ansatz geht es um den konstruktiven Umgang mit schwerwiegenden Ereignissen im Beruf. Dabei ist die Gewalterfahrung einer von mehreren Gründen. In der Auswertung der Anlässe, aufgrund derer ein Gespräch über die PSU-HELPLINE geführt wurde, war im Jahr 2025 Gewalt mit knapp zehn Prozent vertreten. Im Vordergrund steht weiterhin die medizintypischen Belastungen des Involviertseins in komplikative Verläufe oder die Konfrontation mit Suizid und den daraus folgenden Gefühlen der Schuld, des Versagens oder der Hilflosigkeit.
Im Folgenden wird über die Aktivitäten in allen Bereichen der Fach- und Koordinierungsstelle PSU Bayern im Jahr 2025 in vier Teilbereichen berichtet.
Aufklärung und Information
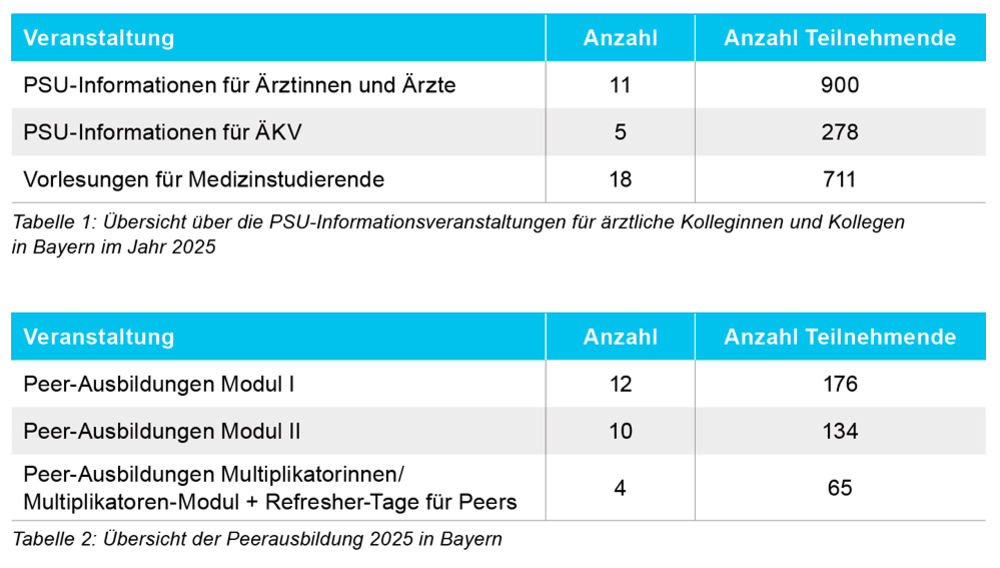
Im hier betrachteten Jahreszeitraum 2025 konnten fünf Fortbildungen in ärztlichen Kreisverbänden (ÄKV) vor Ort gestaltet werden. Dieses Fortbildungsangebot kann bei Interesse auch 2026 für die ÄKV über PSU-Akut organisiert werden.
In den Veranstaltungen (zum Beispiel Vorträgen, Qualitätszirkeln, Webinaren) wird immer wieder deutlich, dass noch ein hoher Informationsbedarf besteht, gerade zum Thema Second-Victim-Phänomen (SVP) und den möglichen Unterstützungssystemen, wie etwa die von Arbeitgebern, KV-System und Kammer unabhängige PSU-HELPLINE. Auch die Notwendigkeit bei tätigkeitsbedingter psychischer Traumatisierung an Unfallmeldungen der gesetzlichen Unfallversicherungsträger zu denken, damit die Ansprüche der betroffenen Kollegen gesichert werden, ist noch nicht ausreichend im Bewusstsein. Leider hat der Finanzausschuss der Kassenärztlichen Vereinigung Bayerns (KVB) keine zusätzliche Möglichkeit geschaffen, hier intensiver zu unterstützen, damit das Wissen und die Unterstützungsmöglichkeiten vor Ort auch in den Praxen bekannter werden. Umso mehr bleibt es Aufgabe der Kammer, für alle Versorgungsbereiche da zu sein. Auf Wunsch gerade der niedergelassenen Kollegen wurde das System auch bei den Fortbildungsformaten für (MFA-)Ausbilder integriert. Seit 2025 wird PSU-Wissen an Fortbildungstagen für MFA angeboten.
Im Webinar von „Operation Karriere“ (Deutscher Ärzteverlag) mit 357 Teilnehmenden gaben
94 Prozent an, mindestens ein schwerwiegendes Ereignis in ihrer Laufbahn erlebt zu haben, dass sie belastet hat. 93 Prozent halten den Ansatz der kollegialen Unterstützung für hilfreich, 99 Prozent würden es weiterempfehlen, und 97 Prozent selbst diese Form der Hilfe annehmen. 82 Prozent könnten sich auch vorstellen, selbst Peer zu werden.
Das inzwischen dritte PSU-Symposium fand am 25. Oktober 2025 mit Unterstützung der Landeshauptstadt München statt. Der Fachkongress, den über 300 Teilnehmende besuchten, hatte in seiner Mischung aus Vorträgen und praxisnahen Workshops einen Schwerpunkt zum aktuellen Thema des psychosozialen Krisenmanagements bei komplexen Akutsituationen und Großschadensereignissen. Das Symposium ist eine wertvolle Gelegenheit zum Networking und Austausch. Das nächste PSU-Symposium findet am 17. Oktober 2026 in München statt. Für weitere Informationen sowie zur Anmeldung siehe www.psu-akut.de/aktuelles/
2025 konnten im Bereich Information und Aufklärung zudem über Publikationen, Beiträge in der Presse und in den sozialen Medien viele Personen erreicht werden.
Ausbildung und Austausch
Die Ausbildung von Peers findet weiterhin sowohl in den Kliniken im Rahmen der Implementierung als auch in offenen Ausbildungen statt.
Inzwischen konnte in 36 bayerischen Kliniken die Implementierungsphase eines PSU-Peer-Systems in die Strukturen der Einrichtungen mit Prozess- und Projektbegleitung durch PSU abgeschlossen werden. Der Schritt aus der Projektphase hin zu einem integralen Bestandteil der Unternehmenskultur ist entscheidend für die nachhaltige Umsetzung und gelingt zunehmend. Neun weitere Kliniken sind in konkreter Vorbereitung, und weitere zehn haben Interesse bekundet.
Am Beispiel der Kliniken des Bezirks Oberbayern (KBO), die Peer-Support seit vier Jahren nachhaltig implementiert haben und monitoren, lässt sich in der Jahresauswertung 2024 zeigen:
• 15 ausgebildete Peers
• 50 Einsätze/Anforderungen, dabei 64 Betroffene
• Hauptindikatoren: Körperlicher Angriff (50 Prozent), (Beinahe-)Todesfall (24 Prozent), Massive Bedrohung (10 Prozent)
• Anforderungen für mögliche Betroffene an den Peer-Support kamen in 62 Prozent der Fälle vom (in-)direkten Vorgesetzten, danach von einem Peer oder vom
Betroffenen selbst.
• In 80 Prozent der Unterstützungsfälle waren ein bis vier Kontakte mit dem Peer ausreichend.
• 89 Prozent der Betroffenen bewältigten das schwerwiegende Ereignis mit Unterstützung eines Peers innerhalb von ein bis sechs Wochen. Für die weiteren wurde weiterführende
Hilfe organisiert (zum Beispiel über das Psychotherapeutenverfahren der UV-Träger).
Informationen dank freundlicher Unterstützung des Peer-Support-Systems der kbo
Hervorzuheben ist die Personalfürsorge der Vorgesetzten, die durch kooperatives Miteinander (zum Beispiel dem Betroffenen vermehrt kleine Extra-Pausen erlauben, zunächst einmal nicht auf Alarm laufen müssen, sich nur um die „einfacheren“ Patienten kümmern müssen etc.) halfen, dass sich die Stresssymptomatik Schritt für Schritt abmildern ließ und die betroffenen Mitarbeitenden wieder schneller stabil und sicher am Patienten tätig werden konnten.
Im überarbeiteten Einarbeitungskonzept wird konsequent über den Peer-Support informiert. Ebenso wird die Haltung thematisiert „Nur wenn ich Verantwortung für mich übernehme, kann ich Verantwortung für andere übernehmen“. Zudem kommt PSU-Akut seit 2024 zu einem Termin im Jahr in die kbo-Berufsfachschule für Pflege und Krankenpflegehilfe und stellt sich vor.
Das Interesse von Kliniken in anderen Bundesländern wächst weiter. Hier wird der weitsichtige Schritt hin zu PSU als freiwilligem Handlungsfeld der Bayerischen Landesärztekammer (BLÄK) als Leuchtturm wahrgenommen. So wird die Zusammenarbeit mit den Ärztekammern Nordrhein und Westfalen-Lippe intensiviert und seit 2025 gibt es einen zweiten Ausbildungsstandort für offene PSU-Peer-Ausbildungen in Essen.
Peer-Support an der medizinischen Fakultät der Uni Augsburg
Im Maturitas-Curriculum, dessen übergeordnetes Ziel die Förderung und Befähigung Medizinstudierender zur Entwicklung einer professionellen Identität ist, wurde als eine Säule ein studentischer Peer Support in der medizinischen Fakultät Augsburg in Kooperation mit PSU-Akut e. V. institutionell etabliert, um die Kultur der Selbst- und kollegialen Fürsorge bereits im Studium zu etablieren.
National wie international zeigen bereits Medizinstudierende eine erhöhte Prävalenz sowie im Verlauf des Studiums zunehmende Inzidenz von Depressivität und Burnout. Es gibt Hinweise, dass ein Teil der Medizinstudierenden bereits im Studium einen ungünstigen Umgang mit psychosozialen Belastungen erwirbt und dysfunktionale Bewältigungsstrategien verinnerlicht. Diese können Auswirkungen auf das Wohlergehen, die Zufriedenheit mit dem Studium und später dem Beruf zur Folge haben. In den Strukturen der medizinischen Ausbildung können Medizinstudierende einen für die eigene Gesundheit ungünstigen Habitus entwickeln. Hierzu zählt etwa eine von Perfektionismus geprägte Leistungsbereitschaft mit möglichen Tendenzen zur Verausgabung oder schlechtem Gewissen bei Nichterfüllen. Über die eigenen Grenzen zu gehen, auch wider besseres Wissen, wird dabei häufig von ärztlichen Rollenmodellen vorgelebt und als professioneller Habitus auf dem Weg zur Ärztin und zum Arzt übernommen.
Das Peer-Support-Modell für Medizinstudierende hat zum Ziel: Menschen, die ähnliche Erfahrungen teilen, unterstützen sich gegenseitig und bieten Gespräche zur Stabilisierung und Entlastung nach akuten Belastungssituationen an.
Aktuell nehmen am Programm teil:
• Technische Universität München (TUM)
• Ludwig-Maximilians-Universität München (LMU)
• Medizinische Fakultät der Goethe-Universität Frankfurt
• Medizinische Fakultät der Friedrich-Alexander-Universität Erlangen
• Weitere Informationen finden Sie auf der Homepage
Weitere Infos hier
https://www.uni-augsburg.de/de/campusleben/neuigkeiten/2026/01/29/peer-support-in-der-medizin-augsburger-modell-findet-bundesweites-interesse/
oder im Podcast „Wir fangen dich auf“- Peer Support in Medical Education Augsburg https://www.youtube.com/@PeerSupportUniA
Spotify https://open.spotify.com/show/45YHcT3gwWdJksO1pZEtNg
Akuthilfe vor Ort und über die PSU-HELPLINE
Insgesamt kam es 2025 zu 14 Gruppeninterventionen vor Ort nach schwerwiegenden Ereignissen in bayerischen Kliniken sowie Praxen und 18 Einsätzen in Pflegeeinrichtungen. Bei den Anlässen zu Gruppeninterventionen stand an erster Stelle der Indikationen das Involviertsein in komplikative Verläufe, Reanimationen und Tod gerade von jüngeren Patientinnen und Patienten. An zweiter Stelle stehen Gewalterfahrungen.
Einen besonderen Stellenwert hatte vergangenes Jahr die Unterstützung der Kollegen des Notarztdienstes, der Kliniken und anderer Helfender, die in die Geschehnisse nach dem Anschlag auf die Verdi-Demonstration im Februar 2025 involviert waren.
Die von 9 bis 21 Uhr erreichbare PSU-HELPLINE dient allen Kollegen unabhängig von der Größe ihrer Einrichtung als niederschwellige Möglichkeit einer arbeitgeberunabhängigen, anonymen und kostenfreien Anlaufstelle. Darüber hinaus ist sie Rückfallebene für die ausgebildeten Peers und wird mit steigender Zahl der ausgebildeten Peers auch hierfür mehr nachgefragt.
Zum Schwerpunktthema passend zeigt sich, dass knapp 10 Prozent der Gespräche sich aufgrund von Gewalterfahrungen oder Übergriffigkeiten ergeben. Diese Zahl ist hoch, aber zeigt auch, dass neben der in der Öffentlichkeit gerade laut diskutierten Gewaltthematik andere schwerwiegende Ereignisse die Kollegen häufiger beschäftigen.
Als Reaktion auf das zunehmende Bedürfnis der Kollegen einer schriftlichen psychosozialen Beratung, wird derzeit die Möglichkeit einer Chatberatung vorbereitet.
Tabelle 3
(BU: Tabelle 3: Überblick über Gespräche an der PSU HELPLINE im Jahr 2025.)
Netzwerk und Finanzierung
Die Vernetzung konnte auch 2025 durch 14 Vorträge und Workshops bei Kongressen der Fachgesellschaften DIVI, DGINA, GNPI sowie beim Deutschen Chirurgenkongress, einem Symposium der präklinischen und klinischen Notfallmedizin, dem Symposium Second Aid in Wien, bei der Patient Safety Conference ausgebaut werden.
Verstetigt wurden die Kooperationen mit dem Netzwerk Klinische Krisenintervention (KKI), dem European Researchers’ Network Working on Second Victims (ERNST), den ärztlichen Kollegen des Vereins second victim aus Österreich und dem Zentralen Psychologischen Dienst der Polizei in München. Wie oben beschrieben ist PSU-Akut auch Mitglied im Zentralstellenrat der PSNV-Bayern und des Netzwerks PSNV-E in München.
Nach innen wird die Vernetzung der Peers in Bayern über Online-Fortbildungs- und Supervisionsangebote und das jährlich stattfindende PSU-Symposium gepflegt.
Bleibt festzuhalten, dass die Übernahme der finanziellen Grundsicherung der Fach- und
Koordinierungsstelle durch die BLÄK wichtig ist, damit wir die Hilfe für die Kolleginnen und Kollegen sowie ihre Teams sichern und weiterentwickeln können.
Hervorzuheben ist das Engagement des Präsidenten der BLÄK, Dr. Gerald Quitterer, der überzeugt und überzeugend das Thema vorantreibt.

Kollegiale Unterstützung für Ärztinnen und Ärzte sowie ihre Teams bei schwerwiegenden Ereignissen und besonderen Belastungssituationen in Kliniken und Praxen
Die PSU Helpline ist erreichbar unter: 0800 0 911 912
Oder
beratung@psu-helpline.de
täglich von 9:00 bis 21:00 Uhr
kostenfrei – vertraulich - anonym
Das Literaturverzeichnis und ausgewählte Veröffentlichungen der PSU-Arbeitsgruppe im Jahr 2025 können im Internet unter www.bayerisches-aerzteblatt.de (Aktuelles Heft) abgerufen werden.
AutorDr. Andreas Schießl
PSU-Akut e. V., Adi-Maislinger-Straße 6-8, 81373 München, E-Mail: info(at)psu-akut.de
Teilen:
Das könnte Sie auch interessieren: