Zusammenarbeit von Ärzten und Sportvereinen
 Prävention
Prävention
In acht Beiträgen informieren Experten im „Bayerischen Ärzteblatt“ über verschiedene Aspekte der Prävention aus gesundheitspolitischer Sicht. Die Beiträge erscheinen vierteljährlich, der erste Beitrag wurde in der Januar/Februar-Ausgabe 2017 des „Bayerischen Ärzteblattes“ veröffentlicht. In dieser Ausgabe schreibt Dr. Leonard Fraunberger über die „Zusammenarbeit von Ärzten und Sportvereinen“.
Die Redaktion
Nahezu täglich können wir in vielen Medien darüber lesen, wie wenig sich unsere Gesellschaft, vor allem in westlichen Industrieländern, insgesamt bewegt und wir seit Jahrzehnten zunehmend an Gewicht zulegen. Bereits 2003 waren in Deutschland ca. zwei Drittel der männlichen und ca. die Hälfte der weiblichen Bevölkerung übergewichtig (Body-Mass-Index/BMI > 25 und < 30) bzw. adipös (BMI > 30) und ca. sieben Prozent der Kinder und Jugendlichen waren adipös. Daran hat sich in den vergangenen Jahren wenig geändert. 2015 waren 25 Prozent aller Erwachsenen und weiterhin sechs Prozent der Kinder und Jugendlichen adipös. Aber vor allem unter jungen Männern ist in den vergangenen 15 Jahren der Anteil adipöser Erwachsener deutlich angestiegen. Die Bewegungsempfehlungen der Weltgesundheitsorganisation (WHO) werden von zwei Fünftel der Erwachsenen und von einem Viertel der Kinder und Jugendlichen erfüllt. Seit 1998 hat sich die sportliche Aktivität zumindest bei älteren Erwachsenen erhöht [1].
Warum bleibt das so und verschlechtert sich sogar eher noch? Warum helfen keine Maßnahmen, diesen Trend dauerhaft und nachhaltig aufzuhalten und eher umzukehren? Warum gelingt es nicht, Menschen zu einer gesunden Lebensweise zu motivieren und von einer ausgewogenen Ernährung mit ausreichend Bewegung im Alltag zu überzeugen? Wir haben von vielen, auch ärztlichen Gesellschaften, entsprechende Empfehlungen. Es gibt ein Präventionsgesetz und viele Sportvereine mit entsprechenden Angeboten, aber wie bekommen wir diese Inhalte an die Frau/den Mann und die Kinder?
In der alltäglichen ärztlichen Praxis ist es oft frustran, Patienten mit Übergewicht, Diabetes mellitus, arterieller Hypertonie oder anderen sogenannten Zivilisationskrankheiten zu einer Lebensstilmodifikation zu motivieren. Aber wie in der „Oslo Diet and Antismoking Study“ [2] gezeigt werden konnte, ist eine wiederholte Aufforderung zu einem gesünderen Lebensstil doch erfolgreich und nachhaltig. Start war 1972 und es wurden 16.203 Männer im Alter zwischen 40 und 49 Jahren gescreent, von denen 1.232 gesunde Probanden mit erhöhtem kardiovaskulärem Risiko detektiert wurden. Die Gesamtcholesterinwerte lagen zwischen 264 bis 344 mg/dl, 80 Prozent waren Raucher. Diese wurden über fünf Jahre in halbjährlichen Abständen zu einer gesünderen Lebensweise angehalten. Bezüglich der Ernährung wurde die Empfehlung ausgesprochen, weniger gesättigte Fette zu essen, dafür mehr Obst, Gemüse und Fisch. Raucher wurden zu einem Nikotinstopp aufgefordert, die Kontrollgruppe erhielt keine entsprechenden Anweisungen. Noch nach 40 Jahren hatte die Verumgruppe ein um 29 Prozent niedrigeres Risiko an einem Herzinfarkt zu sterben. Professor Dr. Helmut Gohlke, Vorstandsmitglied der Deutschen Herzstiftung, kommentierte die Ergebnisse folgendermaßen: „Dass allein die Beratung und Überzeugung von Patienten – völlig unabhängig von einer Medikamentengabe – zu solch signifikanten Überlebensvorteilen führt, ist bemerkenswert. Da die wiederholte ärztliche Beratung nachweislich die Gesundheit des Patienten verbessert, sollte sie auch angemessen und dem Zeitaufwand entsprechend vergütet werden.“
Was aus sportmedizinischer Sicht noch fehlt, ist die Bewegungsempfehlung. Bewegungsmangel sollte hier als der Hauptrisikofaktor, vor allem für kardiovaskuläre Erkrankungen, mehr Beachtung erhalten. Dies wird in der Arbeit von Aigner et. al [3] deutlich, in der Bewegungsmangel für ca. 60 Prozent der Schlaganfälle (Ischämie und Blutung, n = 2.125) im Alter von 18 bis 55 Jahren verantwortlich war. An zweiter Stelle lag die arterielle Hypertonie mit 27 Prozent, gefolgt von erhöhtem Alkoholkonsum (um 16 Prozent) und Rauchen (um 13 Prozent). Die anderen Risikofaktoren wie Hyperlipidämie, Diabetes mellitus, koronare Herzerkrankung, hoher BMI hatten sogar nur einen geringen bis keinen wesentlichen Einfluss.
Welche Bewegung empfehlen wir nun unseren Patienten, was ist die optimale Dosis mit welcher Dosisstärke bzw. Intensität? Hierzu wird eine aktuelle Ist-Analyse empfohlen, nach den Empfehlungen der Deutschen Gesellschaft für Sportmedizin und Prävention (www.dgsp.de/sportaerztliche-untersuchung.php). Dazu gehört auch das Messen von aktueller Größe und Gewicht, da häufig die eigenen Angaben der Patienten eher abweichen (meist größer und leichter) und möglichst eine Belastungsuntersuchung. Dabei sei auf die empfohlenen Abbruchkriterien der Ergometrie hingewiesen, vor allem ist die Faustformel 220-Lebensalter nur eine Richtgröße und kein Abbruchkriterium [4]. Die empfohlene Bewegungsintensität liegt dann bei ca. 60 bis 70 Prozent der maximal erreichten Herzfrequenz. Das für die Prävention sehr wichtige „moderate Ausdauertraining“ im sogenannten aeroben Bereich sollte dann in diesen Pulsbereichen möglichst mindestens 30 Minuten am Stück und mindestens 150 Minuten/Woche durchgeführt werden (nach WHO-Empfehlungen), zusätzlich zu einem allgemeinen Kraft-/Koordinationstraining (Verteilung ca. Hälfte bis zwei Drittel Ausdauer, mindestens ein Drittel Kraft/Koordination). Auch für das Gehirn ist diese Art Bewegung präventiv hilfreich, nicht nur kognitive Funktionen werden verbessert, auch das Demenzrisiko wird allgemein um mindestens ein Viertel reduziert [5].
Jedem Menschen ist also ausreichend Bewegung, individuell angepasst, zu empfehlen, egal ob primär-/sekundär-/tertiärpräventiv orientiert. Genauso wie Blutdruckmedikamente, Statine, etc. sollten wir für jeden die auch im Alltag umsetzbare Dosierung finden. Dazu zählt auch die Auswahl der geeigneten Bewegungsart, sei es Gehen, Wandern, Walking, Schwimmen, Radfahren, letzteres auch gerne mit elektrischer Unterstützung (E-Bike/Pedelec), die auch Spaß und Freude macht, sonst ist nach ein paar Wochen die Motivation schnell wieder weg. Sehr hilfreich kann es sein, gerade um die Anfangsmotivation länger und dauerhaft zu halten, die Sportvereine mit einzubinden. Dazu gibt es bereits seit 2011 die Möglichkeit mit dem „Rezept für Bewegung“ (www.blaek.de/praevention/Rezept_Bewegung.cfm) gesundheitsfördernde Bewegungsangebote mit dem Qualitätssiegel „SPORT PRO GESUNDHEIT“ des Deutschen Olympischen Sportbundes zu verordnen. In diesen Kursen werden die Teilnehmer, unter qualifizierter Anleitung von Bewegungsexperten und unter Berücksichtigung der ärztlichen Empfehlung, in der Ausübung der Bewegung angeleitet und es können auch Korrekturen der Bewegungsausführung erfolgen, gerade um Überlastungen im muskuloskelettalen Bereich zu vermeiden. Nach einem absolvierten Kurs sollte auf jeden Fall eine Rückmeldung an den verordnenden Arzt erfolgen (Rückseite des „Rezepts für Bewegung“), um hier im erneuten Arzt-Patienten-Gespräch zu ermitteln, was die Maßnahme gebracht hat und wie man weiter das Medikament Bewegung „dosieren“ sollte, zum Beispiel erneute Teilnahme an einem Kurs, eigenverantwortliche Umsetzung im Alltag der gelernten Empfehlungen, Vereinbarung zu regelmäßigen Arzt-Patienten-Gesprächen zur Therapiekontrolle.

Das „Rezept für Bewegung“ kann bei der BLÄK unter www.blaek.de - „Service“ - „Downloads“ heruntergeladen werden.
Zusammenfassung
In der Prävention ist es aus sportmedizinischer Sicht wichtig, Menschen/Patienten individuell zu beraten und konkrete Empfehlungen bzw. Dosierungen für Bewegung zur Umsetzung im Alltag zu geben. Der Austausch und die Zusammenarbeit von Ärzten mit Sportvereinen ist dabei sehr hilfreich, Menschen dauerhaft zu einer Lebensstiländerung zu motivieren und ein Bewusstsein und eine Eigenverantwortung für die eigene Gesundheit zu vermitteln. Ein regelmäßiger Arzt-Patienten-Kontakt und entsprechende Kontrolluntersuchungen sind zur Überprüfung von Zielvereinbarungen sehr zu empfehlen.
Anwendung/Beispiel aus dem Alltag
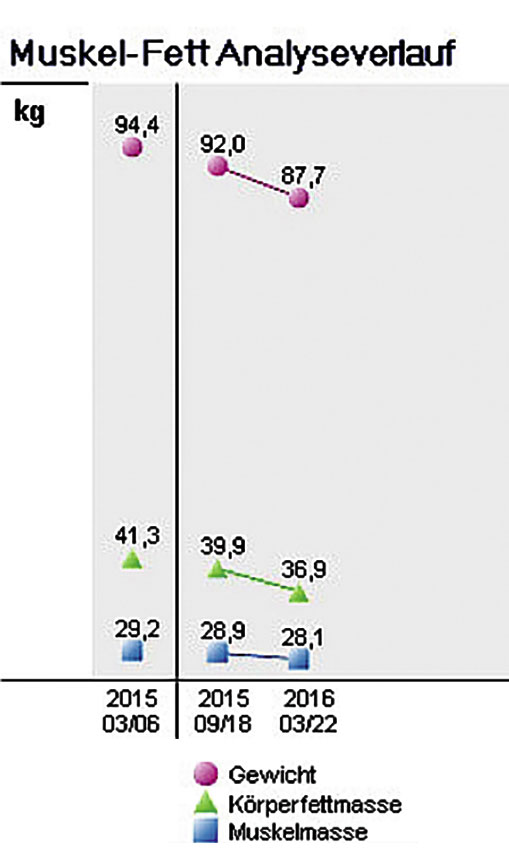
Grafik: Messung der Körperzusammensetzung mittels Bioimpedanzanalyse.
55-jähriger Patient mit Übergewicht, 2-fach antihypertensiver Therapie, Größe 178 cm, Gewicht 94,4 kg, BMI 29,8, erhöhter Körperfettanteil (siehe Grafik, Fett 41,3 kg = 43,8 Prozent, Norm: zehn bis 20 Prozent), Belastungs-EKG bis 150 Watt unauffällig, maximale Herzfrequenz 190/min, vor allem diastolisch grenzwertiges Blutdruckverhalten. Teilnahme an einem Nordic-Walking-Kurs (Wunsch des Patienten) mit „Medikament Bewegung in folgender Dosierung“: Aerobes Ausdauertraining: Rad Puls 114 bis 133/min (= 60 bis 70 Prozent der maximalen Herfrequenz) = aktuell < 50 Watt, Gehen/Walking Puls ca. < 140/min (etwas höherer Puls, da noch Oberkörperaktivität), möglichst > 30 Minuten und > 2 x/Woche, mindestens 150 min/Woche. Kontrolle nach sechs und zwölf Monaten, Gewicht: - 6,7 kg, davon Fett: - 4,4 kg. Kontroll-Belastungs-EKG nach zwölf Monaten bis 175 Watt, bei Puls 130/min 90 Watt Leistung (+ 40 Watt mehr Leistung/Herzschlag), Blutdruckverhalten verbessert, antihypertensive Medikation reduziert.
Das Literaturverzeichnis kann im Internet unter www.bayerisches-ärzteblatt.de (Aktuelles Heft) abgerufen werden.
Teilen:
Das könnte Sie auch interessieren: