Schmerzen + Schwellung = Prellung?
 Prellung
Prellung
Anamnese
Ein 17-jähriger Patient stellt sich in der chirurgischen Ambulanz wegen einer zunehmenden schmerzhaften Schwellung des rechten Arms, die er seit zwei Tagen hat, vor. Wenige Tage zuvor habe er sich beim „Parkour“ an einer Torstange gestoßen und sich dann mit gestreckten Armen an eine Querstange gehängt (Parkour ist eine neue Sportart zur schnellen und effizienten Fortbewegung ohne Hilfsmittel). Bei anfänglich vermuteter Prellung habe er zunächst den Arm geschont und mit Diclofenac-Salbe behandelt. Die Therapie habe keine Besserung erbracht. Keine Vorerkrankungen, keine Dauermedikation.
Befunde
Klinisch: athletischer Habitus, normales Hautkolorit. Reproduzierbare Druckdolenz am proximalen Oberarm und rechts thorakal bei schmerzbedingt eingeschränkter Beweglichkeit der Schulter. Periphere Durchblutung, Motorik und Sensibilität intakt. Radiologisch kein Frakturnachweis.
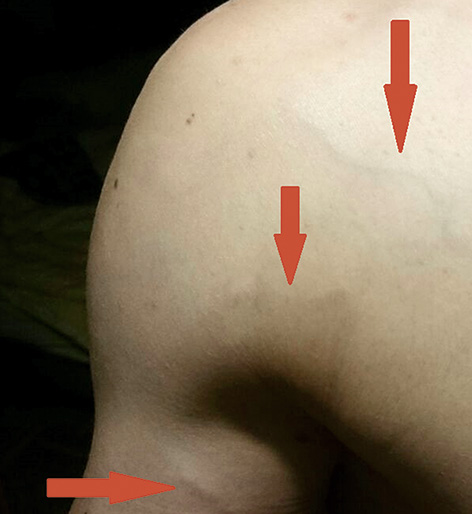
Auffällig war eine deutliche oberflächliche Venenzeichnung an proximalem Oberarm und Thorax rechts im Sinne eines Umgehungskreislaufs (Abbildung 1).

Proximaler Oberarm und Thorax rechts. Die Pfeile zeigen die oberflächliche Venenzeichnung im Sinne eines Umgehungskreislaufs.
Bei Verdacht auf Thrombose der rechten Vena subclavia folgte zur Diagnosesicherung eine Duplex-Sonografie. Diese zeigte neben einer unauffälligen Darstellung der Arteria subclavia ein echoreiches Signal der Vena subclavia und bestätigte somit die Verdachtsdiagnose, das sogenannte Paget-von-Schroetter-Syndrom (Abbildung 2).
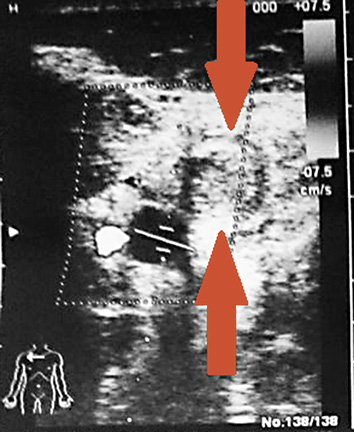
Duplex-sonografischer Nachweis der thrombosierten Vena subclavia (echoreiches Signal, Pfeile) bei freier Durchgängigkeit der Arteria subclavia (echoleeres Gefäß).
Therapie/Prozedere
Umgehende Vorstellung in der Angiologie, dort MR-Angiografie und Entscheidung zur konservativen Therapie: Tragen eines Armstrumpfs für drei Monate, striktes Sportverbot, Heparinisierung (niedermolekular, gewichtsadaptiert) zunächst für zwei Wochen in therapeutischer Dosierung und dann weiter in halb-therapeutischer Dosierung für insgesamt drei Monate. Duplex-sonografische Kontrolle nach drei Monaten.
Hintergrund
Das Paget-von-Schroetter-Syndrom, benannt nach dem englischen Chirurgen Sir James Paget und dem österreichischen Internisten Leopold Schrötter von Kristelli, ist eine akute Thrombose von Vena axillaris oder Vena subclavia. Meist sind junge Erwachsene betroffen, Männer doppelt so häufig wie Frauen. Zu den Ursachen zählen mechanische Anomalien wie Halsrippen, Exostosen oder Kallusbildung sowie – wie in diesem Falle – eine forcierte Belastung des betreffenden Arms (Thrombose par effort) durch Sport oder Überkopf-Arbeiten. Die klassischen Symptome sind Schmerzen, Schwellung, Zyanose und Kollateralen der epifaszialen Venen. Die Diagnose wird zumeist mittels Duplex-Sonografie gestellt, in seltenen Fällen muss eine Phlebografie ergänzt werden. Differenzialdiagnostisch muss an große Hämatome und Malignome gedacht werden, zum Beispiel Lymphknotenmetastasen der Axilla, Pancoast- oder mediastinale Tumoren. Neben dem konservativen Vorgehen (Heparin- und Cumarintherapie) kommen eine Fibrinolyse mit Plasminogenaktivatoren oder – bei entsprechenden Kontraindikationen – die chirurgische Thrombektomie zur Anwendung. Insgesamt ist der Verlauf der Arm- und Schultergürtelve-nenthrombose meist recht günstig: nach einigen Wochen kommt es in der Regel zu einer Wiedereröffnung des Gefäßes, die Lungen-emboliegefahr ist deutlich geringer als bei der Bein- und Beckenvenenthrombose; etwa drei Prozent (Subclavia) versus zehn bis 15 Prozent (Beinvenen).
Teilen:
Das könnte Sie auch interessieren: